摘要: 目的:研究25羟维生素D3 [25(OH)D3]、碱性磷酸酶(ALP)、甲状旁腺素(PTH)在早产儿代谢性骨病患儿中的表达及意义。方法:选取2021年6月1日~2022年5月31日之间于我院新生儿NICU收治的早产儿62例,另选30例足月新生儿设为足月儿组。所有患儿均采集静脉血检测血清25(OH)D3、ALP、PTH水平,分析血清25(OH)D3、ALP、PTH水平与早产儿发生代谢性骨病的关系。结果:早期早产儿组、晚期早产儿组生后1 d、7 d、14 d,25(OH)D3水平均低于足月儿组,具有统计学差异(P < 0.05);ALP、PTH水平均高于足月儿组,具有统计学差异(P < 0.05)。早产儿代谢性骨病患儿25(OH)D3、水平与早产儿胎龄呈正相关,具有统计学差异(P < 0.05);ALP、PTH水平与早产儿胎龄呈负相关,具有统计学差异(P < 0.05)。ROC曲线显示,与血清25(OH)D3、ALP、PTH表达情况单项诊断相比,联合对早产儿代谢性骨病的诊断价值较高(P < 0.05)。结论:25(OH)D3、ALP、PTH含量水平与早产儿代谢性骨病密切相关。25(OH)D3水平与代谢性骨病呈正相关,ALP、PTH水平与代谢性骨病呈负相关。
Abstract:
Objective: To study the expression and significance of 25 hydroxyvitamin D3, alkaline phosphatase (ALP), parathyroid hormone (PTH) in premature infants with metabolic bone disease. Methods: A total of 62 premature infants were admitted to the neonatal NICU of our hospital between June 1, 2021 and May 31, 2022, and another 30 term newborns were selected as the term infants group. Venous blood was collected from all the children to detect serum 25(OH)D3, ALP, and PTH levels, and to analyze the relationship between serum 25(OH)D3, ALP, and PTH levels and the occurrence of metabolic bone disease in preterm infants. Results: The levels of 25(OH)D3 in the early preterm group and the late preterm group were significantly lower than those in the term group on the 1st, 7th and 14th day after birth (P < 0.05); The levels of ALP and PTH were significantly higher than those of the term group (P < 0.05). The level of 25(OH)D3 in children with metabolic bone disease of premature infants was positively correlated with the gestational age of premature infants, with sta-tistical difference (P < 0.05); The levels of ALP and PTH were negatively correlated with the gesta-tional age of premature infants, with statistical difference (P < 0.05). The ROC curve showed that compared with the single diagnosis of serum 25(OH)D3, ALP, PTH expression, the combined diagno-sis of metabolic bone disease in premature infants was of higher value (P < 0.05). Conclusion: 25(OH)D3, ALP, and PTH content levels are closely related to the metabolic bone disease in preterm infants. 25(OH)D3 levels were positively correlated with the metabolic bone disease, and the ALP and PTH levels were negatively correlated with the metabolic bone disease.
1. 引言
早产儿出生时易出现多种并发症,代谢性骨病是较严重的并发症之一,早产儿的胎儿期钙(Ca)、磷(P)、维生素D可能储备不足,出生后维生素D摄入不足及追赶性生长等因素,常导致早产儿骨矿物质含量降低,骨皮质变薄,发生代谢性骨病(Metabolic bone disease, MBD)。MBD患儿身材矮小,病情严重者可出现佝偻病样表现,甚至骨折 [1] [2] 。目前对于25(OH)D3、ALP、PTH在早产儿代谢性骨病患儿中的表达及临床意义少用研究报道,基于此,本研究对早产儿代谢性骨病患儿血清中25(OH)D3、ALP、PTH表达进行检测,评估其诊断价值,现将结果报道如下。
2. 对象与方法
2.1. 研究对象
本文选取2021年6月1日~2022年5月31日之间我院新生儿NICU收治的62例早产儿为研究对象。根据胎龄不同,将所有研究早产儿分为早期早产儿组30例、晚期早产儿组32例。早期早产儿胎龄 < 34周,晚期早产儿胎龄34~37周;选取胎龄 > 37周的足月儿30例作为对照,设为足月儿组。按照早产儿体重不同,将所有研究早产儿分为正常出生体重儿组(≥2500 g) 21例,低出生体重儿组(<2500 g) 36例,极低出生体重儿组5例(<1000 g)。本研究经我院伦理委员会批准。
纳入标准:① 符合《早产儿代谢性骨病临床管理专家共识(2021年)》对早产儿代谢性骨病的诊断标准 [3] ;② 胎龄28~37周;③ 出生后24h内入住我院新生儿NICU;④ 1周内肠内营养或肠外营养未给予钙、磷等矿物质的补充;⑤ 有完整的临床资料及实验室数据;⑥ 受试新生儿监护人至少一人了解该研究目的,对本研究无异议并签署知情同意书。
排除标准:① 患儿存在先天畸形、遗传代谢性疾病、坏死性小肠结肠炎、肾脏疾病及甲状旁腺功能亢进等影响钙磷代谢及吸收的疾病;② 母亲患有低钙血症、骨质疏松、骨软化症、妊娠高血压综合征、糖尿病、甲状腺及甲状旁腺疾病等影响钙磷代谢及吸收的疾病;③ 资料不完整或患儿监护人不同意本研究者。
2.2. 治疗方法
研究组患儿入院后,均进行原发病治疗,发生感染情况的患儿进行抗感染治疗,存在肠内营养禁忌的患儿给予禁食、维持血糖、酸碱平衡,静脉营养,补充充足的热量,若患儿出现呼吸困难,进行机械通气,病情较为严重的患儿静脉注射人免疫球蛋白,输血成分。62例患儿进行期间,均进行相同的肠外营养,建立外周中心静脉导管,在肠外营养液中加入Ca (10%葡萄糖酸钙注射液,1~2 ml/kg)、P (复合磷酸氢钾注射液,稀释200倍以上,48~60 mg/kg·d),建立肠内营养后,进行补充维生素D。
2.3. 指标检测
血清指标
采集所有研究对象均于生后1 d、7 d、14 d外周静脉血4 mL,采用含有EDTA-K2抗凝剂的干燥紫管及不含抗凝剂的干燥黄管各采血2 mL分别送检。1) 采用雅培C-1600全自动生化分析仪测定血清ALP水平。将稀释液、清洗液等所需溶液装置完备,上机检测,孵育10~15min,等待记录结果。2) 采用Maglumi 4000全自动电化学发光免疫分析仪检测PTH、25(OH)D3水平,所用PTH ELISA试剂盒(YJ-32598R)购自于上海恒远生物科技有限公司,25(OH)D3试剂盒、CT试剂盒均购自于深圳市新产业生物医学工程股份有限公司。确认供、排水系统正常,打开仪器,设置参数,样本上机检测、跟踪,打印结果。
2.4. 统计学处理
应用SPSS22.0软件。计量资料采用均数 ± 标准差(
)描述,分别采用独立样本t检验和配对t检验来进行计量资料的比较,多组间比较采用单因素方差分析,进一步两两组间比较采用LSD-t检验;计数资料比较采用χ2检验;相关性分析采用Spearman相关系数模型,诊断效能分析采用受试者工作特征(ROC)曲线,获取曲线下面积、置信区间、灵敏度及特异度。P < 0.05为差异有统计学意义。
3. 结果
3.1. 三组临床基线资料
如表1所示,三组研究对象性别、是否为汉族、除代谢性骨病外其他并发症等进行比较,无统计学差异(P > 0.05);胎龄、出生体重、平均住院日、出院体重、是否给予呼吸机支持、是否给予激素治疗、是否给予利尿剂治疗等比较,有统计学差异(P < 0.05)。
3.2. 三组血清指标对比
如表2所示,对三组研究对象生后1 d、7 d、14 d血清中25(OH)D3、ALP、PTH水平对比,早期早产儿组、晚期早产儿组生后1 d、7 d、14 d,25(OH)D3水平均低于足月儿组,具有统计学差异(P < 0.05);ALP、PTH水平均高于足月儿组,具有统计学差异(P < 0.05)。

Table 1. Three groups of clinical baseline data
表1. 三组临床基线资料


Table 2. Comparison of serum indicators of three groups
表2. 三组血清指标对比
3.3. 早产儿代谢性骨病25(OH)D3、ALP、PTH水平与早产儿胎龄的相关性
如表3所示,早产儿代谢性骨病患儿25(OH)D3、水平与早产儿胎龄呈正相关,具有统计学差异(P < 0.05);ALP、PTH水平与早产儿胎龄呈负相关,具有统计学差异(P < 0.05)。

Table 3. Correlation between the levels of FGF-23, 25(OH)D3, ALP and gestational age of premature infants with metabolic bone disease
表3. 早产儿代谢性骨病FGF-23、25(OH)D3、ALP水平与早产儿胎龄的相关性
3.4. ROC曲线分析血清25(OH)D3、ALP、PTH对早产儿代谢性骨病的诊断价值
如表4,图1所示,ROC曲线显示,与血清25(OH)D3、ALP、PTH表达情况单项诊断相比,联合对早产儿代谢性骨病的诊断价值较高(P < 0.05)。

Table 4. Diagnostic value of serum 25(OH)D3, ALP and PTH for metabolic bone disease of premature infants
表4. 血清25(OH)D3、ALP、PTH对早产儿代谢性骨病的诊断价值
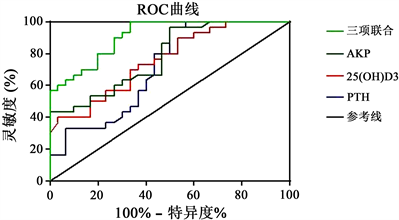
Figure 1. ROC curve of diagnostic value of 25(OH)D3, ALP, PTH for metabolic bone disease of premature infants
图1. 25(OH)D3、ALP、PTH对早产儿代谢性骨病的诊断价值ROC曲线图
4. 讨论
早产儿出生后面临着营养储备不足、器官发育不成熟、消化吸收能力较差、生活能力低下等问题,因此成为代谢性骨病(Metabolic bone disease, MBD)的好发人群。早产儿通常在出生后3~12周龄时发生MBD,发生过程中的早期症状隐匿,直到疾病后期才表现出较少的症状或体征,出现明显症状时一般已经发生较严重的骨去矿化作用 [4] ,X线片可以显示不同程度的骨疾病,但这些变化往往是在MBD发展的后期才被发现,此时已经发生了严重的骨矿化减少。骨矿化减少至少20%时,佝偻病的影像学改变才会显现 [5] 。故仅仅采用影像学检查评估早产儿生后骨发育状况存在弊端和不足。目前,对于该病的早期诊断尚无可行的方案,骨密度监测在代谢性骨病的诊断中准确性较高,但该种方式存在辐射,对患儿进行检测困难较大,且骨密度改变的时间较漫长,对于骨代谢的情况不能及时有效的进行反应,因此,仍需要探索新指标为临床诊断提供帮助 [6] [7] 。
25(OH)D3可诊断机体维生素D含量水平。相关研究表明 [8] [9] ,维生素D能够促进机体Ca吸收,可调节骨的Ca、P代谢、影响骨矿化,同时能够促进机体肾脏、肠道对Ca、P的吸收,使血清中Ca、P的含量处于相对稳定的状态,维生素D摄入不足,将导致体内维生素D缺乏,减少Ca、P吸收,使骨组织无法发育,加重代谢性骨病病情。本研究结果显示,早产儿血清内25(OH)D3水平较低,足月儿组25(OH)D3水平明显高于早期早产儿组与晚期早产儿组,随着治疗时间的延长,生后1 d、7 d、14 d早期早产儿组、晚期早产儿组25(OH)D3水平逐渐升高,提示25(OH)D3水平是影响早产儿产生代谢性骨病的重要因素。ROC分析显示25(OH)D3诊断代谢性骨病的AUC达到0.702,灵敏度和特异度分别为80.64%、76.67%,提示25(OH)D3与代谢性骨病发生风险密切相关。
ALP由成骨细胞分泌,可以促进骨矿化,是反映骨形成功能的重要指标。ALP水平越高,说明骨细胞活性越强。相关研究表明 [10] [11] ,早产儿Ca、P储备较少,后期摄入不足,最终导致骨发育不全,易产生骨折、骨样改变等症状,通过治疗,血清中Ca、P含量得以恢复,ALP水平得以回稳,可有效减少骨的吸收,从而增加骨的形成。本研究结果显示,早产儿血清内ALP水平较高,足月儿组ALP水平明显低于早期早产儿组与晚期早产儿组,随着治疗时间的延长,生后1 d、7 d、14 d早期早产儿组、晚期早产儿组ALP水平逐渐降低,提示ALP可直接反映骨形成功能水平。ROC分析显示ALP诊断代谢性骨病的AUC达到0.784,灵敏度和特异度分别为83.87%、73.33%,提示ALP可作为临床早期诊断代谢性骨病的重要指标。PTH可调控骨的再吸收,CT可抑制Ca、P的吸收,使血清Ca、P水平得以提升,能够对骨组织的发育产生重要影响。
与骨代谢具有相关性的内分泌相关指标包括PTH,PTH属于激素,由甲状旁腺进行合成分泌,包含84个氨基酸。PTH与骨质疏松具有联系,PTH可对钙离子浓度进行调节,维持机体各种细胞的活性,而Ca可对PTH合成、分泌进行促进,PTH与钙离子之间的浓度表现为负反馈 [12] 。本研究结果显示,早产儿代谢性骨病患儿血清中PTH表达较高,PTH可对骨的再吸收作用进行调控,对破骨细胞的活性进行增强,相应成骨细胞活性也提升,对P的重吸收作用减弱。有研究指出,继发性甲状旁腺机能亢进的超低出生体重儿患代谢性骨病的风险高于其他患儿,因此,PTH或许可以成为诊断早产儿代谢性骨病的有效指标 [13] 。
本文研究显示,极低出生体重儿组25(OH)D3水平低于低出生体重儿组与正常出生体重儿组,ALP、PTH水平高于低出生体重儿组与正常出生体重儿组。本研究结果与相关研究一致,表明,胎儿体重水平越低,产生代谢性骨病的风险越高。
综上所述,对代谢性骨病早产儿血清25(OH)D3、ALP、PTH水平进行检测,可确认25(OH)D3、ALP、PTH水平与代谢性骨病存在相关性,是预测代谢性骨病风险的重要因子,25(OH)D3水平与代谢性骨病呈正相关,ALP、PTH水平与代谢性骨病呈负相关。能够在临床诊疗中提供一定的诊断价值。但本研究样本量少,今后仍需进一步研究证实。
基金项目
2021年度公益类金华市科学技术研究计划(2021-4-171)。