摘要: 目的:探讨以角膜塑形镜为主,双眼视觉信息处理效率的检查和训练的脑视觉生物模型为辅助,两者在临床眼科协调应用对减缓近视进展的作用效果评估。方法:100名8~14岁的近视青少年参加了前瞻性、自我对照研究。收集了一般信息,并在基线和换用角膜塑形镜片后1、3、6和12个月进行了检查。检查包括评估双眼视觉信息处理层面的信噪比平衡点,眼轴长度和屈光度,对3个月的复查患者且存在双眼视不平衡情况的进行二次分类,一组为观察组,根据其双眼间缺损情况进行个性化视觉训练(9个月),即从脑视觉神经可塑层面提高患者的双眼视觉信息处理效率。一组为对照组,不进行相关视觉训练。实验结束后对两组进行临床近视防控效果评估。结果:100名角膜塑形镜患者在第三个月进行复查时,有82人存在双眼不平衡情况,按双眼相差等级严重程度从大到小选出60人进行二次分类,结果观察组的屈光度前后状态为–2.51 ± 1.23 (D)到–2.42 ± 1.19 (D),前后均差为–0.09 ± 0.06 (D),眼轴长度前后状态为24.67 ± 0.090 (MM)到24.62 ± 0.1 (MM),前后均差为0.05 ± 0.02,对照组屈光度前后状态为–2.53 ± 1.21 (D)到–2.60 ± 1.09 (D),前后均差为0.07 ± 0.03 (D),眼轴长度前后状态为24.65 ± 0.100 (MM)到24.69 ± 0.08 (MM),前后均差为–0.04 ± 0.03。观察组前后双眼视信噪比平衡点等级差显著变小(P < 0.05),对照组基本没改变,两组之间的屈光度前后变化和眼轴前后变化有统计学意义(P < 0.05)。结论:近视患者佩戴角膜塑形镜3个月稳定期之后,脑视觉层面的双眼视信噪比平衡点大部分存在一定问题,通过匹配的视觉训练模型能够提高双眼信号噪声分离能力,在消除双眼间平衡点信噪比等级差后,患者的双眼视觉信息处理层面的干扰得到解决,配合角膜塑形镜能够更好的控制近视的屈光度和眼轴发展。
Abstract:
Objective: To investigate the effect of orthokeratology lens, the evaluation of binocular visual in-formation processing efficiency and the training of brain vision biological model as the auxiliary, and the coordinated application of the two in clinical ophthalmology to slow down the progression of myopia. Methods: 100 myopic adolescents aged 8 to 14 participated in a prospective, self- con-trolled study. General information was collected and reviewed at baseline and at 1, 3, 6, and 12 months after switching to orthokeratology lenses. The examination includes evaluating the balance point of signal-to-noise ratio at the level of binocular visual information processing, axial length and diopter, and secondary classification of patients with binocular vision imbalance after 3 months of reexamination. One group is the observation group. Individualized visual training (9 months) was performed on the condition of interstitial defect, that is, the efficiency of binocular visual information processing was improved from the level of brain optic neuroplasticity. One group was the control group and did not receive relevant visual training. After the experiment, the clinical efficacy of myopia prevention and control was evaluated in the two groups. Results: When the 100 orthokeratology patients were reexamined in the third month, 82 patients had bilateral imbalance, and 60 patients were selected for secondary classification according to the severity of the difference between the eyes. Anterior and posterior states of diopter ranged from –2.51 ± 1.23 (D) to –2.42 ± 1.19 (D), anterior and posterior mean difference was –0.09 ± 0.06 (D), and anterior and posterior states of axial length ranged from 24.67 ± 0.090 (MM) to 24.62 ± 0.1 (MM ), the ante-rior-posterior mean difference was 0.05 ± 0.02, the anterior-posterior state of the diopter in the control group was –2.53 ± 1.21 (D) to –2.60 ± 1.09 (D), the anterior-posterior mean difference was 0.07 ± 0.03 (D), and the anterior-posterior state of the axial length was 24.65 ± 0.100 (MM) to 24.69 ± 0.08 (MM), with a mean difference of –0.04 ± 0.03 before and after. The level difference of binocular visual signal-to-noise ratio before and after the observation group was significantly smaller (P < 0.05), while the control group did not change. Conclusion: After wearing orthokeratol-ogy lenses for 3 months, there are some problems in the balance point of binocular visual sig-nal-to-noise ratio at the level of brain vision in myopia patients. The matching visual training model can improve the separation ability of binocular signal and noise. After the level of signal-to-noise ratio at the balance point is poor, the interference of the patient's binocular visual information processing level is resolved, and the combination of orthokeratology lens can better control the di-opter and axial development of myopia.
1. 引言
目前有两种公认的近视控制的目标:降低近视进展速度或延缓近视发作 [1]。过去临床常用的近视防控方法,例如近视矫正不足 [1] [2]、单视透气性隐形眼镜 [1] [3] 和双焦眼镜 [1] [4] 等对近视防控效果不明显。目前青少年近视防控的有效方法有:角膜塑形镜、低浓度阿托品和增加户外活动,其中青少年在户外度过的时间越多,越有可能会延缓近视的发生和发展 [5] [6] [7] [8]。角膜塑形镜在一定程度上也可以有效控制青少年近视的发展,此外,通过个性化视觉训练提高青少年的双眼视觉信息处理效率来减缓近视进展的临床价值,也是目前研究的热点。基于此,本研究探索了将角膜塑形镜和个性化视觉训练进行联合是否能得到更好的近视控制效果,具体如下。
2. 资料和方法
2.1. 一般资料
选取2021年至2022在深圳市罗湖区人民医院眼科就诊的近视患者100例,患者中男性54例,女性46例,年龄8~18岁,平均年龄(10.67 ± 2.41)岁。屈光状态:双眼平均等效球镜为(–2.41 ± 1.13) D,平均眼轴长度为(24.57 ± 0.19) mm。
患者均佩戴角膜塑形镜3个月后复查,发现有82例患者双眼信噪比平衡点等级差 ≥ 2,按等级差从大到小选出60例患者作为继续干预的对象。60例患者等级差平均值为3.33 ± 1.09,将其随机分为对照组(采用角膜塑形镜治疗)和观察组(采用角膜塑形镜联合个性化视觉训练治疗),每组各30例。
2.2. 纳入和排除标准
2.2.1. 纳入标准
1) 年龄8~18岁,2) 球面度数 ≤ –6.00 D,角膜散光度数 ≤ –2.50 D,3) 双眼最佳矫正视力 ≥ 1.0,排除眼部其他疾病,4) 患者依从性良好,5) 所有患者及家属均知情同意并自愿参与研究。
2.2.2. 排除标准
1) 既往眼部疾病病史(如圆锥角膜、青光眼、白内障、上睑下垂等),2) 既往眼部手术史(如斜视手术、白内障手术、屈光手术等),3) 斜弱视患者,4) 卫生条件差,不能按要求佩戴使用角膜塑形镜者,5) 依从性差,家属及患者不能按要求复查者。
2.3. 检查方法
2.3.1. 眼部常规检查
包括视力、眼位、眼压、眼球运动、眼前节、屈光间质、眼底,除外眼部器质性病变。屈光状态在睫状肌麻痹后进行检影验光。
2.3.2. 仪器设备
1) 角膜塑形镜相关设备:TOMEY角膜地形图,蔡司生物测量仪(IOLMaster500),KR8100电脑验光仪。2) 个性化视觉训练相关设备:Windows XP系统PC主机、LG2342p偏振3D显示器,显示器分辨率为1920 × 1080,刷新频率为120 Hz,Matlab软件。
2.3.3. 脑视觉双眼视觉信噪比平衡点检查方法
受试者戴偏振镜观看屏幕显示的刺激,即方框中的双眼分视的信号点和噪声点(见图1)。分别选择右眼观看信号,左眼观看噪声,之后转换左眼观看信号,右眼观看噪声。信号图形匀速向各方向运动,噪声图形以杂乱形式运动,受试者辨别信号运动的方向,变换图中噪声点对信号点的比例,直到观察信号眼在另一眼噪声的干扰下不能辨别信号运动的方向,即获得双眼视平衡点。
信号噪声点比例变化分为8级,即1级时信号的点数为100%,2级时信号点数为90%,噪声的点数占10%。3级时信号点数为80%,噪声的点数占20%。之后以每次递增10 %的噪声点数,递减10%的信号点数,直至8级时信号点数占20%,噪声点数占80%。检测信号眼通道对噪声的抗干扰能力,也即双眼间的平衡能力。每一级别观察3次,正确为通过,并晋级。分别记录双眼信噪比的级别。算出双眼间不平衡等级差。
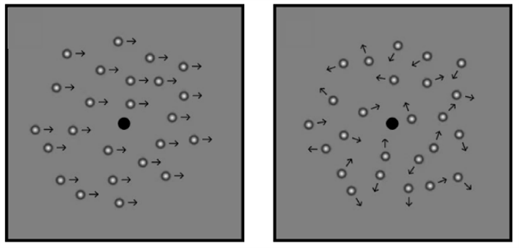 (a) 信号点(b) 噪声点
(a) 信号点(b) 噪声点
Figure 1. Examination of binocular balance point
图1. 双眼视平衡点检查
2.4. 干预方法
2.4.1. 角膜塑形镜
患者每天晚上睡前佩戴角膜塑形镜,睡眠时间6~8小时。
2.4.2. 视觉训练
视感知觉训练在脑视觉双眼视觉信噪比平衡点检查模型基础上进行,患者每天训练2次,每次20分钟(左眼右眼各10分钟),在双眼信噪比阈值等级附近开始训练,训练等级遵循三升一降的方法。
2.5. 观察指标
记录患者佩戴角膜塑形镜后3个月后(分组治疗前)以及分组治疗9个月后的屈光度、眼轴长度、双眼信噪比平衡点等级差,对同组患者不同时间的指标结果进行比较,并且对两组患者干预9个月后的指标差值进行比较。
2.6. 统计学方法
采用SPSS 19.0软件进行数据处理,屈光度,眼轴长度,双眼信噪比平衡点等级差等计量资料以
表示,组内比较采用配对样本t检验,组间比较采用独立样本t检验,P < 0.05为差异具有统计学意义。
3. 结果
3.1. 30例对照组1年后数据统计情况
对照组进行治疗9个月后,复查发现屈光度分组治疗前和分组治疗9个月后前后对照有统计学差异(P = 0.05),且治疗前后屈光度平均值差值为0.07 D。眼轴长度分组治疗前和分组治疗9个月前后对照有统计学差异(P = 0.03),且治疗前后眼轴长度平均值差值为−0.04 mm。双眼间信噪比平衡点分组治疗前和分组治疗9个月前后对照无统计学差异(见表1)。

Table 1. Before and after the control group diopter, axial changes and the basic situation of binocular balance point (n = 30,
)
表1. 对照组前后屈光度,眼轴变化及双眼视平衡点基本情况(n = 30,
)
*P值由配对t检验得出。
3.2. 30例观察组1年后数据统计情况
1年后复查发现屈光度分组治疗前和分组治疗9个月后前后对照有统计学差异(P = 0.04),且治疗前后屈光度平均值差值为−0.09 D。眼轴长度分组治疗前和分组治疗9个月前后对照有统计学差异(P = 0.05),且治疗前后眼轴长度平均值差值为0.05 mm。双眼信噪比平衡点差值分组治疗前和分组治疗9个月前后对照有统计学差异(P = 0.03),且治疗前后平衡点差值平均值减少0.42等级(见表2)。

Table 2. Anterior and posterior diopter, axial changes and basic situation of binocular balance point in observation group (n = 30,
)
表2. 观察组前后屈光度,眼轴变化及双眼视平衡点基本情况(n = 30,
)
*P值由配对t检验得出。
3.3. 对照组和观察组1年后数据对比情况
佩戴角膜塑形镜9个月复查后,观察组和对照组进行对比分析,通过独立样本t检验对照两组之间试验前后屈光度差值,两组之间无统计学意义(P = 0.10)。对照两组之间试验前后眼轴长度差值,两组之间有统计学意义(P = 0.03)。对照两组之间试验前后双眼信噪比平衡点等级差差值,两组之间有统计学意义(P = 0.02) (见表3)。

Table 3. The comparison between the two groups before and after the test in the control group and the observation group (n = 60,
)
表3. 对照组和观察组试验前后两组之间的比较(n = 60,
)
*P值由独立样本t检验得出。
4. 讨论
近视作为影响青少年身心健康的社会问题越来越受到关注,针对青少年近视防控的手段也越来越多样化,其中角膜塑形镜的有效性已被大量临床研究证实。角膜塑形镜是指使用透气性隐形眼镜,在睡觉时佩戴并在醒来时取下。它们会产生角膜形状的暂时变化,以纠正中低度的近视和散光。因此,白天不必戴眼镜或隐形眼镜。虽然每种镜片设计都有其独特的专有参数,其共同特点包括:镜片直径可调整、治疗区(视区)大,以及比基弧更陡的反向弧 [9]。角膜塑形镜沿水平和垂直经线引起周边近视离焦 [10] [11] [12] [13]。这种增加的近视散焦以及减少的周边远视模糊导致眼睛生长的刺激减少,从而阻止近视进展 [12]。
角膜塑形镜已被证明可通过将眼轴生长率降低略低于50%来减少近视进展 [1] [14];在大多数研究分析中为41%~45% [1]。使用角膜塑形镜治疗近视控制患者时,基线和整个治疗过程中的眼轴长度测量至关重要。大多数研究通常使用眼轴长度增加作为近视进展的衡量标准,而不是球面当量的变化 [12]。在对35名青少年(7~12岁)进行的为期两年的前瞻性试点研究中发现,角膜塑形镜佩戴者的眼轴长度增加率为0.23 ± 0.25 mm,而单光眼镜佩戴者的眼轴长度增加率为0.48 ± 0.26 mm [1]。在整个研究期间,角膜塑形镜佩戴者的近视进展减少50% [1]。此外,一项针对7~13岁屈光参差青少年的为期一年的研究发现,正视眼(0.07 ± 0.21 mm, P = 0.038)和未矫正的对侧眼之间的眼轴长度增加率存在统计学显着差异(0.36 ± 0.23 mm, P < 0.001) [12]。
值得探讨的是,从双眼视觉信息处理层面来看,配戴角膜塑形镜的各个时间节点患者双眼视觉信息处理效率各不相同。研究表明,双眼视觉信息处理的效率依靠视网膜细胞接收信号的能力,这些能力主要包括时间频率和空间频率的双眼整合能力。角膜塑形镜增加的近视离焦以及减少的周边远视模糊能从视觉膜接受光路信号的空间频率上对其进行改善,但时间频率的改善几乎没有。有研究通过对正视和矫正近视的患者进行不同时空频率(0~12 Hz, 1~8 c/deg)的立体视和双眼对比度平衡检查得出,两者不同的双眼视整合层面的时空关系处理不平衡状态可能是异常正视化的原因和结果 [15]。
目前没有一种治疗方法能100%有效减缓近视的进展速度。所以必须针对患者采取个性化的干预方案,尤其是几种方法的联合治疗探索。总体目标是最终防止近视患者出现威胁视力的并发症,这也是本研究的目的之一。本研究发现大部分角膜塑形镜佩戴者到3个月稳定期后其双眼视信号噪声分离能力处于不平衡状态,简单来看一眼的视觉信息抗噪声能力强过另一眼,结合光学屈光度层面的双眼接受信号能力差,导致患者在不同环境下视觉信息处理效率降低,很有可能影响到角膜塑形镜后面的近视发展控制。
而且,角膜塑形镜是通过在夜间配戴的过程中压平角膜,使近视度数得到暂时性地消减,白天摘镜后可获得较为理想的裸眼视力。摘镜后角膜存在回弹的过程,因此为保证一天的裸眼视力,摘镜后眼睛是处于一个小度数远视的状态。在双眼视觉信息处理层面,患者处理高空间频率(看远)的信息能力强,但处理低空间频率(看近)信息能力弱,因此可通过相应的个性化视觉训练提高其在低空间频率下双眼视平衡点去噪声能力来消除这一问题。
通过个性化的视觉效率提升训练不仅可以应对一天的视力波动问题,还可以提高患者的双眼视觉信息处理效率以及双眼间信息处理储备阈值,减少视疲劳和调节滞后及调节精度不够等问题,同时对近视发生发展调节层面的干扰也是有益的,且重要的是双眼视觉信息处理时间频率和空间频率处理的不平衡状态可能是异常正视化的结果之一。本文的研究从临床屈光度和眼轴层面发现,角膜塑形镜联合个性化视觉训练可以更加有效的对青少年近视患者进行控制,达到一加一大于二的效果。
基金项目
深圳市大鹏新区科技创新和产业发展专项资金资助项目(YL202001-01)。
NOTES
*通讯作者。