1. 引言
脑动静脉畸形(cAVM)是一种先天性脑血管结构异常结构,以动静脉间形成多量短路为特征。常以自发性脑内出血、癫痫等为临床表现,脑动静脉畸形破裂出血可导致严重的神经功能障碍,甚至死亡,目前仍是神经外科的治疗难题 [1] [2]。原发性脑室出血(primary intraventricular hemorrhage, PIVH)指出血来源于脑室脉络丛、脑室内和脑室壁血管及室管膜下1.5 cm以内的脑室旁区域内的出血,脑动静脉畸形是引起PIVH的主要原因之一 [3]。我们报道一例脑室旁cAVM以原发性脑室出血为首发表现。脑室旁AVM因其位置深且邻近脑室壁,在临床表现和再出血发生率等方面与以单纯脑内出血发病的AVM有所不同,本文通过回顾该例病人的临床资料和救治过程,讨论脑室旁AVM早期积极手术治疗在改善病人预后方面的意义。
2. 临床资料
患者女,44岁,无诱因出现头痛伴呕吐13 h入院,查体:意识清,双侧瞳孔等大约3 mm,对光反射灵敏,颈部略有抵抗感。四肢肌力V级。行颅脑MRI (图1A)示:左侧顶叶见团片状混杂长T1、长短T2、FLAIR高低混杂信号影,DWI呈低信号,局部多发增粗迂曲流空血管影。病变位置在左侧额顶叶中央区;脑室内出血,考虑AVM可能性大。颅脑CTA (图1B、图1C、图1D)示:左侧顶叶多发迂曲血管影,位置靠近左侧脑室后角,呈“毛线团样”,供血动脉来自左侧大脑中动脉,引流静脉至上矢状窦。双侧脑室内高密度影,考虑初次出血破入脑室。患者入院后行常规术前检查与准备,因病变位于功能区,手术切除造成功能障碍的可能性大,病人及家属一直未决定是否手术治疗,给予对症治疗,观察处理。患者入院后第五天凌晨突发意识不清,对光反射迟钝,右侧肢体肌力I级。急查颅脑CT (图1E、图1F)显示双侧侧脑室、第三脑室及第四脑室高密度铸型并急性脑积水,提示血管畸形再次破裂出血。急症行右侧侧脑室前角穿刺脑脊液外引流术。术中发现脑脊液呈血性,压力高,向外涌出,脑室穿刺的第二天行开颅AVM切除术。手术采用左侧额顶中央区马蹄形切口,术中于左顶近中线皮层可见纵向走行的粗大静脉,内有鲜红色动脉血;于粗大静脉的外侧电灼切开皮层,向深部探查,皮层下约2 cm可见有畸形血管,沿畸形血管与脑组织之间分离畸形血管团,于前上方可见供血动脉,电凝切断后畸形血管团张力下降;于畸形血管团的后方可见粗大的回流静脉;畸形血管深达脑室壁,近脑室壁附近有数条较细的供血动脉,将畸形血管团游离后,用一枚动脉瘤夹将粗大回流静脉夹闭,电凝后将其切断,动脉瘤夹留置,遂将畸形血管团完整切除,畸形血管团直径约3 cm。然后将脑室壁打开,清除脑室内暗红色血凝块约30 ml。术后复查CT (图1G)示脑室内积血较前明显减少,幕上脑积水缓解。两周后再次复查CT (图1H):脑实质内未见明显异常密度影。脑室、脑池、脑沟均未见明显异常,中线结构居中。患者右侧肢体肌力恢复至III级。术后病理结果证实为血管畸形。
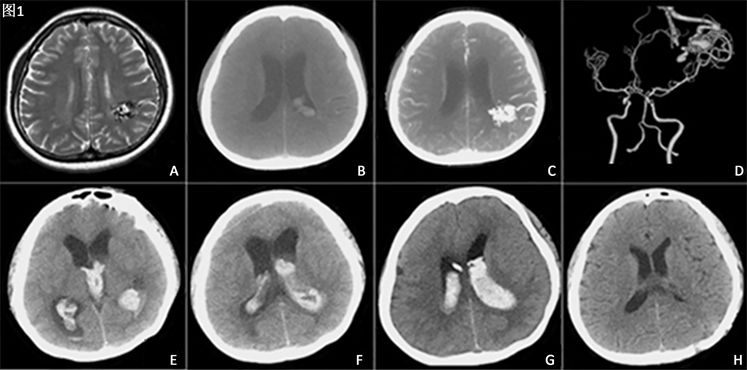
Figure 1. Imaging examination data of patient
图1. 患者影像学检查资料
A示邻近左侧侧脑室体部后方脑室壁外侧的额顶叶脑内可见迂曲成团的流空血管影;B脑室内少量出血,C、D可见迂曲血管位于左侧脑室后角,呈“毛线团样”,供血动脉来自左侧大脑中动脉,引流静脉至上矢状窦;E、F为再出血后CT图像,可见畸形血管靠近侧脑室处高密度影,双侧脑室扩张且内有高密度铸型;G为脑室前角脑脊液外引流术后CT图像,可见穿刺部位选择为右侧,置管位置适中。H为两周后复查CT图像,脑室内积血消失,脑室形态和大小正常。
3. 讨论
3.1. 脑AVM流行病学与临床表现
3.1.1. 流行病学
有症状AVM的发病率可能为(0.5~2.1)/10万人年。基于人群的研究显示,患病率的范围或不高于10.3/10万,或在(16~23)/10万之间。BAVM好发于中青年,男性发病率约为女性的2倍 [4]。
3.1.2. 临床表现
cAVM好发于幕上单侧大脑半球的浅表部位,供血动脉常为1~2支,以浅静脉引流多见;约1/4的患者合并其他颅内血管的异常;年龄小于40岁、BAVM最大直径 ≤ 3 cm为出血的危险因素。出血症状、盗血症状、癫痫是BAVM最常见的三大表现 [5]。
约1%的脑卒中归因于AVM出血。最常见的是脑实质内出血,但也可发生脑室内出血和蛛网膜下腔出血 [6]。约一半的AVM发生颅内出血,有出血以外症状的人每年的破裂率在2%到4%之间,估计一生中的出血风险为17%到90% [7]。Svien等人则发现,AVM破裂的死亡率在出血后,由3%上升至6% [8]。前瞻性队列研究表明,体积大,位置深的AVM有较高的出血风险。位置深在或深部引流的AVM多引起脑室出血 [9]。脑深部AVM是指位于胼胝体、脑室内、丘脑、小脑及脑干的AVM,容易发生破裂出血的原因可能为:① 脑深部AVM接受较细的脑中央动脉分支供血,其引流静脉较少。② 供血动脉短,压力落差小,供血动脉压力较高,AVM的血管容易破裂。③ 脑室内或突入脑室内的AVM以及深部的引流静脉,周围缺乏脑组织支撑等 [10]。目前关于单独阐述脑室旁区的AVM的文献较少,虽然有文献统计表明AVM出血风险与其所处的具体位置无明显相关性,但也有文献显示脑室周围型的AVM有更高的出血几率 [11]。我们的这例病例显示首次出血破入脑室的脑室周围型AVM的再出血的几率较高,而再出血的间隔时间也可能较短。其原因可能与出血位于脑室内,而脑室内的血凝块对脑实质内破裂畸形血管缺乏类似脑内血肿形成后所产生的压迫作用,使破裂的畸形血管易于受到血压等因素的影响而再次破裂出血有关。单纯的脑室内出血可无明显的神经功能缺失,但出血导致梗阻性脑积水时,则可因颅内压急剧升高而导致严重后果,一般采用脑室外引流的方式缓解颅内高压。尽早手术切除AVM有助于防止再出血 [10]。本例患者首次出血未出现明显意识障碍,二次出血则导致意识障碍以至于急症手术行侧脑室外引流手术处理,即因二次出血导致的梗阻性脑积水所致。出血预后:AVM患者往往比患有其他脑血管疾病的人群更年轻,而且少有或没有医学上的合并症 [12]。这一人群的出血可能导致十分严重的后果,如使健康的年轻人遗留严重的神经功能损害。
3.2. 手术
手术风险评估:对脑AVM的分级,多采用Spetzler-Martin分级:它根据病变大小、与脑功能区的关系和引流静脉3种因素,提出了6级分级法(见表1)。此分级法可以作为术前风险的估计。级数越高,术后并发神经功能缺损的可能性越大。

Table 1. Spetzler-Martin’s grading table of AVM
表1. spetzler-Martin的AVM分级表
注:级别 = 大小 + 脑区功能 + 静脉引流方式。
本例患者病变的直径约3 cm,位于运动功能区附近,靠近脑室有深静脉引流。评分分级为4级。手术风险较高,出现肢体运动障碍等的可能性较大 [13]。也正是由于较高的分级和较大的手术风险,本例患者对首次出血后的手术治疗一直犹豫不决。虽然在二次出血后经过及时的手术治疗病人获得了较为满意的恢复,但是对于单纯脑室内出血的脑室旁AVM,我们仍应保持高度的警惕,病情允许时应尽早采取积极的治疗措施,以免给病人造成灾难性后果。
4. 结论
以单纯性脑室内出血为首发症状的脑室周围型AVM可能较其他类型的脑AVM的再出血风险更大且出血间隔时间短,患者有可能在保守治疗期间再次出血破入脑室。对此类型AVM早期进行手术治疗切除的效果可能优于保守治疗。