1. 引言
心血管合并症通常决定肾功能 [1] [2]。在心力衰竭患者和老年人中,心室率的变化是心输出量的主要决定因素 [3]。房颤可使心房收缩丧失,心室充盈减少,心输出量减少。III度房室传导阻滞时一方面心房和心室失去协调,另一方面心室舒张期过长,不能进一步增加充盈量和搏出量,心输出量也减少 [4],从而使肾脏灌注减少,对肾脏功能产生影响 [5]。
2. 病例资料
患者男,81岁。因纳差、乏力1月余,咳痰喘5天,呼吸困难,活动后加重,发现肌酐高1天来我院就诊。门诊予以相关检查:肌钙蛋白T 0.15 ng/ml [参考值为(0~0.014) ng/ml],B型脑钠肽4803 pg/ml [参考值为(0.00~125.00) pg/ml]。血生化:尿素氮20.1 mmol/L [参考值为(2.90~8.20) mmol/L],肌酐221 µmol/L [参考值为(62~115) µmol/L],尿酸603 µmol/L [参考值为(208~428) µmol/L],血钾5.80 mmol/L [参考值为(3.5~5.3) mmol/L],血钠136.1 mmol/L [参考值为(137~147) mmol/L],血氯107 mmol/l [参考值为(99~110) mmol/L],白蛋白41 g/L [参考值为(34~48) g/L],二氧化碳22 mmol/L [参考值为(22~29) mmol/L],血糖6.48 mmol/L [参考值为(3.90~6.10) mmol/L]。血常规:白细胞7.63*109/L [参考值为(3.5~9.5)*109/L],血红蛋白77 g/L [参考值为(130~175) g/L],中性粒细胞百分比76.5% [参考值为(40~75)%],血小板224*109/L [参考值为(125~350)*109/L],超敏C反应蛋白38.7 mg/L [参考值为(0~3.0) mg/L]。以“慢性肾衰竭”于2019.03.08收住入院。既往史:既往慢性支气管炎40余年,高血压、糖尿病病史20年余,糖尿病肾病病史2年余,冠心病(陈旧性下壁心肌梗死)、慢性房颤史1年余,平日活动后胸闷、喘憋,未治疗。
入院体格检查:体温36.5℃;心率56次/分;呼吸19次/分;血压145/86 mmHg (1 mmHg = 0.133 kPa)。老年男性,神志清,慢性病容,贫血貌,面部浮肿。双肺呼吸音粗,闻及干湿啰音,心界叩诊无扩大,心律不齐,第一心音强弱不等,双下肢中度凹陷性浮肿。其余系统查体未见明显异常。入院诊断为“1) 慢性肾衰竭;2) 2型糖尿病肾病V期;3) 2型糖尿病;4) 高血压;5) 肾性贫血;6) 冠状动脉粥样硬化性心脏病;7) 心房颤动;8) 慢性支气管炎急性加重期”。给予低盐低蛋白饮食;保肾、降肌酐、改善循环;控制血压、血糖;扩张血管,改善循环;利尿、止咳、化痰、平喘及纠正贫血及钙磷代谢紊乱等治疗。
心电图示:P波消失,代之以形态相似的房颤波,心室率在47次/分左右。心脏超声示:左室射血分数52%,双房左室大,老年瓣膜退变。动态心电图(见图1):平均心室率47次/分,最低心率40次/分,持续性房扑/房颤,完全性右束支传导阻滞,III度房室传导阻滞。患者表示暂保守治疗,目前不考虑起搏器治疗。

Figure 1. Electrocardiography, Ambulatory: The average ventricular rate was 47 beats/min, the lowest heart rate was 40 beats/min, persistent atrial flutter/atrial fibrillation, complete right bundle branch block, and third-degree atrioventricular block
图1. 动态心电图:平均心室率47次/分,最低心率40次/分,持续性房扑/房颤,完全性右束支传导阻滞,III度房室传导阻滞
控制患者入量,并予呋塞米泵入,患者尿量由400 ml逐渐增加,每日尿量约2000~3000 ml,体重减轻,水肿减轻,纳差、乏力缓解,心率45次/分(心宝丸治疗下),血肌酐226 µmol/L,尿素22.00 mmol/L,血钾4.75 mmol/L,随即出院。出院后继续口服药物治疗。出院诊断“1) 肾终末期疾病;2) 2型糖尿病肾病V期;3) 2型糖尿病;4) 高血压;5) 肾性贫血;6) 冠状动脉粥样硬化性心脏病;7) 心功能IV级(NYHA分级);8) 心房颤动;9) III度房室传导阻滞;10) 慢性支气管炎急性加重期”。
近2月后,患者因“水肿伴喘憋加重10余天,伴活动后喘憋,尿量减少”再次于肾内科住院治疗。入院查体:心率34次/分,血压170/45 mmHg。贫血貌。双肺底闻及明显干湿啰音,心律不齐,第一心音强弱不等,双下肢重度凹陷性浮肿。入院后完善相关辅助检查:血红蛋白74.0 g/L,钾8.05 mmol/L,肌酐470.0 µmol/L,尿素22.60 mmol/L,尿酸811.0 µmol/L,B型脑钠肽5734 pg/ml、心肌酶谱阴性。
心脏超声示:左室射血分数53%,双房左室大,老年瓣膜退变。入院诊断为“1) 慢性肾功能不全(失代偿期);2) 2型糖尿病肾病V期;3) 2型糖尿病;4) 高钾血症;5) 肾性贫血;6) 心房颤动;7) III度房室传导阻滞;8) 高血压病3级(高危);9) 冠心病”。
考虑钾8.05 mmol/L↑,且目前已达尿毒症期,建议行肾脏替代治疗;考虑患者高龄,合并糖尿病、心肺疾病、心律失常,预期寿命短,建议选择带涤纶套的颈内静脉置管,因肥胖,行腹膜透析置管难度大,可给予枸橼酸透析或无肝素透析治疗,向患者家属讲明病情及透析的必要性,予以颈内静脉置管术。给予血液透析治疗、超滤脱水、纠正高钾血症后心率仍<40次/分,双下肢水肿明显减轻,但乏力明显,肾功能无改善,但心电图仍提示(见图2):P波消失,代之以形态相似的房颤波,心室率在39次/分。经心内科会诊,建议安装起搏器。
于2019.05.30行心电生理检查 + 永久起搏器植入术,送心室3830电极导管至左束支区域,电极各项参数达标,术后心电监护示起搏功能良好。安装起搏器后,患者心率恢复60次/分,尿量增加至1700 ml以上,水肿明显减轻,乏力症状缓解,无喘憋。肾功能较前好转,血清肌酐恢复至172 µmol/L (见表1),尿量增加,尿量由200~300 ml增加至1500~2000 ml,停止透析治疗,观察肾功能变化。术后1周,观察患者肌酐无上升,且肌酐下降至150 µmol/L,予以拔除颈内静脉置管。通知出院。
随访半年,血清肌酐维持在150 µmol/L左右,一般情况良好。
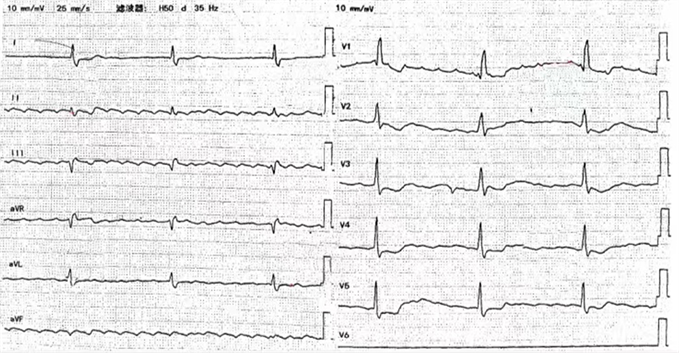
Figure 2. Electrocardiography: The P wave disappeared and was replaced by a morphologically similar atrial fibrillation wave, with a ventricular rate of 39 beats/min
图2. 心电图:P波消失,代之以形态相似的房颤波,心室率在39次/分

Table 1. During treatment, 24-hour urine volume, serum creatinine, blood urea nitrogen and furosemide dosage, and other treatment conditions were collected
表1. 治疗期间收集24小时尿量、血肌酐、尿素氮及呋塞米用量、其他治疗情况
缩写:静脉注射(iv, Intravenous injection)、连续性肾脏替代治疗(CRRT, continuous renal replacement therapy)、无数据(-)。
3. 讨论
该病例考虑为是一例缓慢型心律失常合并房颤导致心脏泵血功能下降,肾脏灌注明显减少,肾功出现异常,在纠正心动过缓后心脏泵血功能改善,心输出量增加,肾脏灌注改善,肾血流量增加,尿量明显增加,双下肢水肿明显减轻,肾功能改善,从而改变预后和生活质量的典型的慢性肾衰竭基础上的急性肾衰,典型的I型急性心肾综合征病例。下面就发病机制作出讨论。
3.1. 慢性肾脏病(或慢性肾衰竭)
3.1.1. 诊断标准
1) 原有慢性肾功能不全;2) 数日、数周内血肌酐较前升高50% [6]。本文患者有糖尿病肾病病史2年余,平日基线肌酐数值不清,我们以植入心脏起搏器后血肌酐值代替,初次肾内科住院时肌酐较起搏器植入后血肌酐升高了50%。
3.1.2. 发病原因
可见于以下四种情况:1) 原有的肾脏基础疾病加重,主要治疗原则是积极治疗原有疾病;2) 慢性肾脏病基础上,因某些原因出现肾脏灌注不足,主要治疗原则是及时纠正肾脏灌注;3) 治疗原有肾病药物致伴发肾小管坏死或急性肾小管间质性肾炎,主要治疗原则是及时停用相关药物治疗;4) 其它。本文患者原有糖尿病肾病病史,根据起搏器植入术后患者肾功能改善情况,推测导致其肾功能不全急性加重原因主要与因心率减慢导致血流动力学改变,进而导致肾脏灌注不足有关 [6]。
3.2. 心肾综合征
I型心肾综合征是指心脏功能急剧恶化导致的急性肾功能障碍 [7]。
3.2.1. 引起心功能恶化原因
心率在一定范围内是血流动力学稳定的先决条件 [1]。房颤时房室同步化的丧失导致心排出量下降约20%~30% [8]。右室起搏器刺激超过200次/分钟用于在经皮球囊主动脉瓣成形术中暂时减少心输出量,从而留出处理时间 [9]。心率过慢低于40次/分时,使心室舒张期过长,心室充盈早已接近最大限度,心舒期的延长不能进一步增加充盈量和搏出量,心输出量也减少。三度房室传导阻滞时心房与心室的时相关系分离心房对心室收缩的辅助泵作用丧失,导致心排血量下降约20%~30%,其次,对于室率过慢者,心每分搏出量是减少的 [10] [11],故心排血量下降应超过30%。该患者为Ⅲ度房室传导阻滞合并持续性房颤,同时具备心房心动过速和心室心动过缓,共同使心输出量减少,发生心力衰竭。其次,慢性肾功能不全会加速心血管疾病,当然,心血管合并症通常也决定肾功能。
3.2.2. 心功能引起急性肾功能障碍的原因
1) 肾脏灌注减少
如上所述,心血管合并症通常决定肾功能 [1] [2]。血流动力学不稳定就是急性肾衰竭的常见原因。心动过速、心动过缓都会减少心输出量,从而在肾脏自动调节失效时减弱肾脏的血流灌注 [1]。因肾血流灌注减少而引起的急性肾衰竭我们称肾前性急性肾功能衰竭。
肾前性急性肾功能衰竭是指有效循环血量下降所致的功能性肾小球灌注压下降,从而出现肾小球滤过率降低,血肌酐水平相应升高、尿量减少等 [12]。在肾脏血供和肾小球灌注压恢复之后,肾小球滤过率(glomerular filtration rate, GFR)可迅速恢复正常 [13]。正常情况下,成人的肾血流量为心排血量的20%~25% (约1.0至1.1升/分钟) [14] [15]。因肾血流量和GFR的自身调节,当平均肾动脉压波动于80~180 mmHg时,肾血流量和GFR保持相对恒定 [15]。
正常的GFR由两个因素决定:肾血流量和传入和传出小动脉的阻力,传入小动脉在低灌注状态下扩张,以维持肾小球的血流灌注 [16]。当肾灌注不足时,首先依赖其自身调节机制,以维持正常GFR。平均动脉压(MAP)达80 mmHg时,肾脏的调节机制发挥达极限。但MAP < 80 mmHg或肾灌注压超出肾血管自身调节范围,GFR下降即可导致氮质血症。
急性肾衰竭发生时,肾内和单个肾单位的血流量可减少至正常时的30%~50% (即心输出量减少50%~70%)。在肾小球滤过率下降幅度超过50%以上时,血肌酐才会发生明显变化 [12]。因此,我们可以认为,心输出量减少50%~70%时对应MAP < 80 mmHg,肾脏灌注减少,可导致急性肾损伤。
急性失代偿性心力衰竭可应用血管扩张剂、利尿剂等,以减轻心脏负荷,增加心脏输出,改善肾灌注,改善肾功能 [17]。I型心肾综合征合并容量过负荷时,纠正容量过负荷极为重要。对于容量过负荷伴利尿效果不明显甚至利尿剂抵抗患者,可进行超滤脱水,CRRT被认为是仅有的疗效较为明确方法 [18]。
2) 肾脏内部原因
如果肾脏代偿机制已经受到某些合并症的限制,如糖尿病或同时用药,或者如果疾病状态导致的血流灌注减少的程度无法克服,肾脏就会发生损伤 [16]。随着年龄增长,肾小球数目逐渐减少 [19],老年肾脏肾小球数目较年轻人减少约1/3。且老年人的入球和出球小动脉的自身调节能力降低 [20],肾脏储备功能减退,对危险因素的易感性增加 [21]。值得注意的是,在慢性肾脏病中,肾传入血管的扩张已经发挥了最大的功能,以补偿减少的功能性肾脏质量,从而使GFR最大化。肾脏血流的自动调节受损是潜在的慢性肾脏病患者AKI风险更高和发生后并发症延长的主要原因之一 [16]。
因此,有资料表明,老年、动脉高血压、糖尿病和慢性肾脏疾病是急性肾损伤风险较高的相关因素 [22],在有上述风险因素的患者中,MAP > 80 mmHg时,也可能发生肾前性急性肾功能衰竭。
该患者为老年男性,既往患有高血压、糖尿病病史20年余,糖尿病肾病病史2年余,具备上述风险因素,因此,该患者本身就较无相关风险因素的人更易受到血流动力学的影响,更易发生急性肾衰竭。
3.3. 治疗
3.3.1. 对因治疗
根据慢性肾衰竭基础上的急性肾衰的发病原因,我们知道该患者的主要治疗原则是及时纠正肾脏灌注。I型急性心肾综合征患者的治疗主要是改善心脏功能 [2]。
该例患者肾脏灌注不足主要是房颤合并III度房室传导阻滞致心搏出量减少,有效循环血容量降低引起,患者既往有慢性房颤病史,但未出现肾功能急性加重情况,故对于该患者,主要治疗应主要集中在新发的III度房室传导阻滞的治疗上。
本病例单纯使用药物治疗(如心宝丸)通常很难将心率控制在较为理想的状态。心脏起搏器植入是Ⅲ度房室传导阻滞主要的治疗手段。起搏器植入方案对于很多缓慢心律失常并表现临床症状的患者是一种有效的治疗手段。
3.3.2. 对症治疗
III度房室传导阻滞和持续性房颤引起严重的心功能不全,使血流动力学改变 [23],导致患者心力衰竭,引发肾脏灌流量减少,肾脏的排泄和调节功能失常,电解质严重紊乱和毒性代谢产物蓄积,引起肾功能不全乃至肾衰竭。表现为少尿、肌酐值升高。
发生严重水钠潴留、电解质紊乱、酸中毒、严重氮质血症等情况需要肾脏替代治疗(renal replacement therapy, RRT)治疗,包括血液透析、连续性肾脏替代治疗(Continuous Renal Replacement Therapy, CRRT)、腹膜透析等 [21]。考虑患者肌酐高、钾离子达危急值,考虑患者高龄,合并糖尿病、心肺疾病、心律失常,预期寿命短,因肥胖,行腹膜透析置管难度大,最终选择带涤纶套的颈内静脉置管。
3.4. 结论
III度房室阻滞并发心力衰竭和肾衰竭的治疗需要从病因入手,同时进行对症治疗。
已有研究表明,血清肌酐水平的升高,即使只有0.2 mg/dL,也会对AKI患者的存活率产生不利影响。因此,及时诊断AKI非常重要,尤其是对危重患者 [24]。因此对于有上述危险因素的患者,早发现、早诊断、早治疗具有重要的作用及意义 [21]。
在原有肾病基础上的肾衰的急性肾衰,极易被误诊为慢性肾衰而延误治疗,或单纯通过血液净化治疗尿毒症,忽略对急性、可逆性因素的分析,从而失去逆转肾脏可逆损伤的时机 [6]。这种情况是在肾衰的临床诊断中是一个极易被忽略的误区,在急性肾衰中约占10%~20% [6]。本例患者在植入心脏起搏器后,肾功能明显改善,最终摆脱了透析治疗,且随访半年肾功能保持良好,因此,对于急性肾衰,合理、正确的通过透析维持患者生命,同时针对病因进行相应的治疗,及时、准确是关键。
4. 总结
4.1. 遗憾
在分析患者发病机制过程中,并未能用更多有效数据来具体解释心率多少对于血压高低数值的影响,及血压高低对于急性肾损伤条件的影响。
未能比较造成正常肾脏与慢性肾脏病的肾脏发生急性肾损伤的血压数值的不同。
4.2. 意义
提供了成功治疗经验,希望对血管内科及肾脏内科医师们提供治疗新的思路。
我们报告的此例慢房颤所致的慢性肾衰竭基础上的急性肾损伤,这是罕见的,在既往文献中很少有类似病例报道。