摘要: 目的:总结并分析玻璃体积血患者临床资料,探讨玻璃体切除术治疗玻璃体积血患者临床效果。方法:收集收治入院进行手术治疗的278例玻璃体积血患者临床资料,总结患者年龄,性别、病程、病因、手术方式等临床特征、分析患者手术前后脱盲率差异及最佳矫正视力差异,探讨玻璃体切除术治疗玻璃体积血的临床效果。结果:纳入玻璃体积血患者共278例,男女比例为1.11:1,45~59岁人群患病比例最高(46.76%),80岁以上(0.01)和30岁以下(0.02%)人群患病比例最低;病程在2周内患者148例(53.24%),病程在3月内患者241例(86.69%);合并高血压102例(36.69%),合并糖尿病107例(38.49%);糖尿病视网膜病变所致98例(占比35.25%),外伤所致84例(占比30.22%),视网膜静脉阻塞所致36例(占比12.95%);实施玻璃体切除术中,填充硅油189例(67.99%),行黄斑前膜剥除94例(33.81%),行晶体摘除85例(30.58%);玻璃体切除术后视力明显提高(z = −9.73, P < 0.01),单眼盲率由术前88.13%降低为术后的43.53%。结论:玻璃体积血为眼科常见病,多发于中老年人群,玻璃体积血患者合并高血压、糖尿病比例高,主要由糖尿病视网膜病变、外伤及视网膜静脉阻塞等病因所致,玻璃体切除术能清除玻璃体积血,探查或复位视网膜,挽救患者视力,是药物治疗效果不佳的患者的首选手术方法。
Abstract:
Objective: To summarize and analyze the clinical data of patients with vitreous hemorrhage, and to explore the clinical effect of vitrectomy in the treatment of patients with vitreous hemorrhage. Methods: The clinical data of 278 patients with vitreous hemorrhage for surgical treatment were collected. We summarize clinical characteristics such as age, gender, disease course, etiology, and surgical method, analyze differences in unblinding rate and best corrected visual acuity before and after surgery, and explore the clinical effect of vitrectomy for the treatment of vitreous hemorrhage. Results: A total of 278 patients with vitreous hemorrhage were included, with a male-to- female ra-tio of 1.11:1, the highest proportion of people aged 45~59 years (46.76%), the population aged 80 and above (0.01) and under 30 (0.02%) have the lowest incidence of disease; 148 patients (53.24%) had a disease course within 2 weeks, and 241 patients (86.69%) had a disease course within 3 months; 102 cases with hypertension (36.69%), 107 cases (38.49%) with diabetes, 98 cases were caused by diabetic retinopathy (accounting for 35.25%), 84 cases were caused by trau-ma (accounting for 30.22%), 36 cases were caused by retinal vein occlusion (accounting for 12.95%); 189 cases (67.99%) were filled with silicone oil during vitrectomy, 94 cases (33.81%) underwent premacular membrane removal, and 85 cases (30.58%) underwent lens removal; the visual acuity after vitrectomy was significantly improved (z = −9.73, P < 0.01), and the monocular blindness rate decreased from 88.13% before surgery to 43.53% after surgery. Conclusion: Vitre-ous hemorrhage is a common disease in ophthalmology, which occurs mostly in middle-aged and elderly people. The proportion of patients with vitreous hemorrhage combined with hypertension and diabetes is high. It is mainly caused by diabetic retinopathy, trauma and retinal vein occlusion. Vitrectomy can remove vitreous hemorrhage, and explore or reattach the retina, to save the pa-tient’s vision, regarded as preferred surgical method for patients with poor drug treatment.
1. 引言
玻璃体积血是多种眼部疾病引发的一种常见并发症,如眼部血管性疾病、炎症性疾病、外伤性疾病等因素均可导致,积血积聚玻璃体腔,屈光介质严重混浊,患者视力明显下降 [1] ,部分新鲜、较少、薄层的玻璃体积血患者可通过药物治疗促进积血吸收,而时间较长的、致密、浓厚的玻璃体积血药物保守治疗通常不能吸收,延误诊治可能进一步造成视网膜或黄斑结构及功能损害,影响患者视觉及生活质量,需要及时治疗干预,目前玻璃体积血治疗方案为药物治疗观察吸收(含常规药物和玻璃体腔注射抗血管内皮生长因子药物)和手术治疗,一份对视网膜大动脉瘤合并玻璃体积血的回顾性队列研究提示通常最佳矫正视力好者临床中多选择药物观察,而最佳矫正视力差的患者更可能接受玻璃体切除术,玻璃体切除术是治疗药物治疗无效的致密性玻璃体积血患者的重要手术方式 [2] ,Hayashida M.等研究发现在玻璃体积血患者症状出现后2周内实施手术,较2周后实施玻璃体切除术患者最终视力显著提高 [3] 。本研究拟总结我院收治的致密性玻璃体积血患者临床资料,对有手术适应症的患者及时实施微创玻璃体切除术,分别分析玻璃体积血患者年龄分布、病程分布特征,总结导致玻璃体积血的各种病因及手术合并术式的差异,观察手术前后患者单眼盲、非低视力眼及低视力眼的变化,分析患者手术前后脱盲率差异及最佳矫正视力差异,探讨微创玻璃体切除术治疗玻璃体积血患者的临床效果。
2. 资料和方法
2.1. 一般资料
收集我院2014.11.1~2020.6.1日收治的玻璃体积血患者共278例(278眼),男性146例,女性132例,年龄范围在22~82岁,病程0.5 h至3年。总结患者年龄、性别、病程、诊断、手术方式、术前术后视力、术后并发症等临床资料。
2.2. 术前检查
玻璃体积血分为4级:I级:少量积血但不影响眼底观察;II级:眼底红光反射明显,或上方周边部见视网膜血管;III级:部分眼底有红光反射,下半无红光反射;IV级:眼底无红光反射 [4] ,所有患者均为III~IV级程度的玻璃体积血,手术前检查视力、验光、眼部B超、裂隙灯、眼底等检查。
2.3. 玻璃体切除术
手术指征:玻璃体积血患者药物治疗不吸收;B超发现玻璃体积血可能牵拉或已牵拉视网膜脱离患者。
手术方法:微创玻璃体切除术:手术均由同一名眼底病医师完成。采用23G或25G微创玻璃体切割系统。常规消毒铺巾,行球后神经阻滞麻醉,左氧氟沙星滴眼液冲洗结膜囊,在颞上、鼻上及颞下方距离角膜缘3.5或4 mm处穿刺巩膜切口,颞下方连接眼内灌注液。首先切除中轴玻璃体,注入曲安奈德,实施玻璃体后脱离或完整去除玻璃体后皮质,若合并有增殖膜,显微膜镊逐步剥离并切除,若有新生血管或牵拉中断血管出血予以电凝止血,辅助顶压视网膜清除周边玻璃体,术中根据情况性激光光凝封闭视网膜裂孔、变形区、无灌注区,必要时行全视网膜光凝,气液交换,根据视网膜情况,必要时注入适量硅油促进视网膜复位。术毕检查切口有无渗漏,有渗漏者7~0缝线缝合切口,术毕妥布霉素地塞米松眼膏凃眼,无菌纱块包眼至次日。
2.4. 术后诊治及随访
术后予以左氧氟沙星滴眼液qid,普拉洛芬滴眼液qid,妥布霉素地塞米松滴眼液qid治疗,眼压升高者予以降眼压、对症处置,术后次日行裂隙灯、视力、眼压检测、眼底检查,术后5~7天复查验光及眼部B超检查。
2.5. 统计分析
应用SPSS20.0统计学软件对数据进行处理分析。计量资料以均数 ± 标准差表示,对数据中的各种病因所占例数及合并手术方式按百分比统计,数据统计中将单眼视力 < 0.05定义为单眼盲,单眼视力0.05~<0.3定义为单眼低视力,单眼视力 ≥ 0.3定义为非低视力眼,分别统计各视力等级病例数。采用两个相关样本的Wilcoxon符号秩检验分析行玻璃体切除术的玻璃体积血患者入院和出院时的视力差异,P < 0.05为差异有统计学意义。
3. 结果
3.1. 玻璃体积血患病临床特征
玻璃体积血男女比例为1.11:1,45~59岁人群130例(46.76%),60~69岁83例(29.86%),70~79岁29例(10.43%),30~44岁28例(10.07%),80岁以上3例(0.01%),30岁以下5例(0.02%),见图1。病程2周内就诊者148例(53.24%),其中24小时内就诊者39例(14.03%),病程1天至2周109例(39.21%),病程2周到3月93例(33.45%),病程3月内患者总共241例(86.69%),病程3月至1年27例(9.71%),病程1年以上10例(3.60%),见图2。合并高血压102例(36.69%),合并糖尿病107例(38.49%),合并高度近视8例(2.9%)。糖尿病视网膜病变所致98例(占比35.25%),外伤所致84例(占比30.22%),视网膜静脉阻塞所致36例(占比12.95%),单纯视网膜裂孔所致28例(占比10.07%),炎症所致6例(占比2.16%),脑动脉瘤所致3例(占比1.08%),见表1。
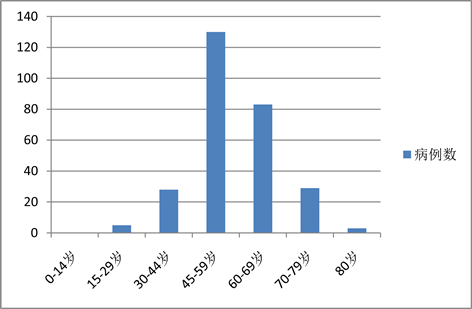
Figure 1. Age distribution of patients with vitreous hemorrhage
图1. 玻璃体积血患者年龄分布
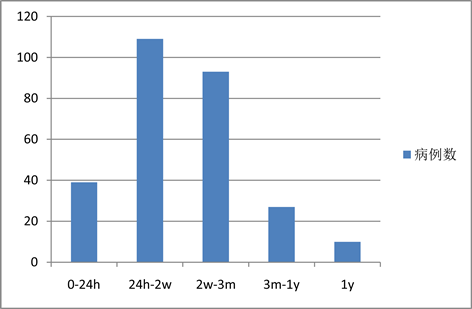
Figure 2. Distribution of disease course in patients with vitreous hemorrhage
图2. 玻璃体积血患者病程分布

Table 1. Etiological analysis of patients with vitreous hemorrhage
表1. 玻璃体积血患者患病原因
3.2. 玻璃体切除术手术方式
实施玻璃体切除术中,填充硅油189例(67.99%),行黄斑前膜剥除94例(33.81%),视网膜光凝术262例(94.24%),行晶体切除和超声乳化白内障摘除共85例(30.58%),术中球内异物取出术10例(3.60%),填充气体89例(32.01%),合并环扎术15例(5.40%),见表2。

Table 2. Surgical procedures for patients with vitreous hemorrhage
表2. 玻璃体积血患者手术合并术式
3.3. 术前术后视力差异及术后并发症
本研究将单眼视力 < 0.05定义为单眼盲,单眼视力0.05~<0.3定义为单眼低视力,单眼视力 ≥ 0.3定义为非低视力眼。入院时单眼盲245例(单眼盲率88.13%),出院时单眼盲121例(单眼盲率43.53%);入院时低视力眼21例(7.55%),出院时低视力眼103例(37.05%);入院时非低视力眼12例(4.32%),出院时非低视力眼54例(19.42%);出院时视力较入眼时视力明显提高,差异有统计学意义(z = −9.73, P < 0.01);入院时视力为手动、数指、有或无光感患者达234例,出院时62例,其中10例无光感(同术前),见表3。

Table 3. Differences in preoperative and postoperative visual acuity in patients with vitreous hemorrhage
表3. 玻璃体积血患者术前和术后视力差异
术后眼压升高52例,多为一过性眼压升高,降眼压治疗后眼压下降至正常,其中一例行了部分硅油取出术,术后眼压逐渐下降至正常;术后再次眼内出血1例,通过用药积血逐渐吸收;术后视网膜再增殖牵拉,而复发视网膜脱离患者2例,均再次行了视网膜脱离复位加环扎术,术后视网膜复位可。
4. 讨论
玻璃体积血病因较多,通常较多玻璃体积血遮蔽视网膜,无法评估患眼视网膜情况,需要通过彻底的病史询问、血糖血压评估及另眼检查,初步分析患者可能致病原因 [5] 。统计发现约1/3玻璃体积血患者合并有糖尿病和高血压病,因此临床中应重视血糖、血压异常与玻璃体积血的关系。对于糖尿病患者,初步评估可能存在糖尿病视网膜病变所致新生血管、视网膜动脉硬化等病变;对于高血压患者,可能存在视网膜血管阻塞、视网膜大动脉瘤、视网膜动脉硬化等病变;而外伤直接损失视网膜,可能存在视网膜损伤、脉络膜脱离、眼内异物及玻璃体积血等病变。本研究中糖尿病视网膜病变、外伤及视网膜静脉阻塞为玻璃体积血的前三种重要病因,视网膜裂孔、视网膜血管炎症、脑动脉瘤及其它因素也可引发玻璃体积血。同时年龄也在玻璃体积血病因分析中起辅助作用,年龄较大者可能存在老年性黄斑变性,年龄较小者可能存在视网膜裂孔、外伤等因素,本研究发现玻璃体积血患者男女患病比例无差异,主要患病人群集中在中老年人群,30岁以下人群患病较低,主要为外伤或1型糖尿病所致。
在基层医院中部分玻璃体积血患者优选保守治疗,手术干预时间通常被推迟,目前最佳手术干预时间尚未达成共识,但早期的玻璃体切除术干预较保守治疗和晚期手术均存在优势,Foo等回顾分析了96例非糖尿病性玻璃体积血患眼,比较早期和晚期玻璃体切除术的手术效果差异,早期组平均19.81天,晚期组平均126天,发现早期较晚期玻璃体切除术组在玻璃体切除术后视力增加有统计学意义 [6] [7] 。玻璃体积血时间较长,可逐渐出现纤维增殖膜,牵拉视网膜脱离,形成新生血管膜,进一步引发玻璃体腔反复出血,增加手术中剥膜难度,影响患者视力及预后。Liu X.等在对Terson综合征合并玻璃体积血患者早期和晚期玻璃体切除术对比研究中发现,早期玻璃体切除术视网膜前膜、视网膜撕裂及视网膜脱离发生较少,而延迟玻璃体切除术组,视网膜前膜和外周视网膜病变更为常见 [8] 。对于糖尿病或视网膜血管阻塞等易增殖患者,应尽早手术,及时行足够的视网膜激光治疗,清除新生血管膜及纤维增殖膜,必要时辅助行玻璃体腔注药,及时挽救黄斑功能。研究中278例患者,经入院后或入院前药物治疗效果不佳后,及时采用23G或25G玻璃体切除术,清除玻璃体积血。本研究中填充硅油患者比例达67.99%,余下患者填充清洁气体,虽然有研究发现PDR玻璃体出血眼内使用填塞物在减少术后玻璃体出血复发方面并未优于不填塞 [9] ,但本研究中合并视网膜脱离患者比例较高,因此填充硅油比例较高。对于视网膜脱离时间较久、增殖较严重、复发性视网膜脱离患者或脉络膜脱离型视网膜脱离患者,则同时实施视网膜脱离环扎术,促进视网膜或脉络膜复位。
微小切口玻璃体切除术具有较高的效率,较少的并发症,广泛应用于玻璃体视网膜手术中 [10] [11] ,本研究应用23或25G玻璃体切除术,清除玻璃体积血,探查视网膜病情,复位视网膜,积极挽救患者视力。研究中278例患者,单眼盲患者245例,占比88.13%,玻璃体积血严重威胁患者视力,而出院时单眼盲患者降为121例;视力为手动、数指、有或无光感患者由入院时的234例降至62例,低视力眼和非低视力眼例数均较术前明显提高,因此玻璃体切除术能帮助部分患者摆脱盲目,同时也能提高患者视力,改善患者视觉质量。玻璃体切除术后眼压增高达52例,可能与纳入病例中硅油填充眼增加有关,硅油填充后可能导致患者一过性眼压增高 [12] ,一般在22~38 mmHg左右,予以甘露醇静脉滴入和降眼压治疗后能恢复正常眼压。而术后玻璃体腔再次出血有1例,与患者血糖控制不佳有关,因此玻璃体切除术中应仔细寻找出血点,彻底止血,术后积极控制血糖。视网膜脱离复发患者2例,复发后再次入院均见较多纤维增殖,视网膜僵硬皱缩,术中完整剥膜后,加环扎术后促进视网膜复位。
本研究通过总结并分析玻璃体积血患者性别、发病年龄、合并病、手术方式、手术前后最佳矫正视力、并发症、眼压等临床资料,总结了玻璃体积血患者发病主要原因,发现前三大主要病因为糖尿病视网膜病变、外伤及视网膜静脉阻塞,对致密性玻璃体积血患者及时玻璃体切除术干预,患者术后患者视力提高,部分患者脱盲,是有效的手术方式,但本文主要研究玻璃体切除术手术前和手术后的即刻视力变化及治疗效果,随访时间需要延长,以评估患者长时程的视力变化。
基金项目
25G微创玻璃体切除术联合玻璃体抗VEGF药物注射对增殖性糖尿病视网膜病变患者视觉及生活质量的影响研究(编号:2021yc-jckx20050)。
NOTES
*第一作者。
#通讯作者。