1. 引言
抗N-甲基-D-天门冬氨酸(NMDA)受体脑炎是近年来新认识的一种自身免疫性脑炎,于2007年由Dalmau等 [1] 首次报道,是自身免疫性脑炎中最常见的类型。它发病的主要机制是各种原因导致的机体产生抗NMDA受体抗体,脑脊液中的抗NMDA受体抗体与神经元细胞膜表面的NMDA受体相结合,从而引起一系列临床症状。文献报道 [2],抗NMDA受体脑炎中约30%~40%的病人合并肿瘤,多数为良性畸胎瘤,但仍然有大约5%的病人合并恶性肿瘤,对于合并恶性肿瘤的病人来说,合并恶性畸胎瘤者预后好,而合并其他恶性肿瘤者往往预后较差 [3]。因此,对于病症复杂的病人,要坚持批判性思维,追根溯源,刨根问底 [4]。本文通过分析1例卵巢未成熟畸胎瘤合并抗NMDA受体脑炎病例,总结诊疗过程中的经验,为后期抗NMDA受体脑炎诊断提供参考。该病例报道已经过患者知情同意,并符合伦理学要求。
2. 临床资料
患者女性,17岁。因“发热1月,精神状态异常7天,盆腔包块5天”于2018年6月25日初次入院。患者既往体健,月经规律。患者入院前1个月出现类似“感冒”症状,体温37℃左右,曾反复用药治疗,效果不佳;入院前1周突发意识不清,躁动不安,丧失自主交流能力,大、小便不能控制,于精神病院就诊,诊断为“癔症”,应用“奥氮平”等药物治疗,烦躁等症状控制可,其余较差;入院前5天至我院神经内科就诊,拟诊为“病毒性脑炎”,完善颅脑核磁、脑脊液常规、脑电图及脑脊液自身免疫性脑炎抗体筛查,同时用药治疗,效果不佳。于我院神经内科就诊及治疗期间,神经内科医生发现患者腹部膨隆,考虑可能存在肿瘤。查体:体温37.8℃,其余生命体征正常。腹部查体:下腹部可触及直径约20 cm包块,活动度好,无压痛。辅助检查:颅脑MR及脑脊液常规检测未见明显异常,妇科彩超(见图1)提示:盆、腹腔内见囊实性包块,估测大小约23 cm × 20 cm,至脐上2 cm,内见乳头状及斑片状高回声,CDFI:实性部分见点状血流信号。腹部及盆腔CT检查(见图2)提示:卵巢占位性病变,考虑卵巢肿瘤可能性大。脑脊液自身免疫性脑炎抗体筛查(见图3)示:抗N-甲基-D-天门冬氨酸(NMDA)受体抗体IgG阳性(1:32)。肿瘤标记物筛查异常者有:AFP:20.13 ng/ml,CA125:96.8 U/ml,CA19-9:51.74 U/ml。初步诊断:1) 盆腔包块性质待诊;2) 抗NMDA受体脑炎。患者入院病情逐渐加重,生活不能自理且反复发作癫痫。于2018年6月28日行剖腹探查术,术中见(见图4):盆、腹腔内见巨大肿物,直径约20 cm,呈多房,内见淡黄色液体、毛发及骨性成分。左侧输卵管拉长,左盆腔内见淡黄色液体约100 ml。术后于神经内科(自2018年6月29日开始)进行激素冲击及丙种球蛋白治疗,患者病情逐渐好转,体温恢复正常,神志清楚,可简单交流,大、小便可自理。激素减量并改口服维持治疗。术后石蜡病理示:(左侧卵巢肿瘤)未成熟型畸胎瘤(G2级),2号切片免疫组化示:p53 (−),IDH1 (−),ATRX (+),Ki-67 (+, 1%);9号切片免疫组化示:NSE部分(+),Syn部分(+),CKpan部分(+),Ki-67热点区(+, 10%)。遂于2018年7月中旬至2018年11月中旬,患者于我科共完成BEP方案化疗6个疗程,患者自2018年8月开始回到课堂继续学习。同年12月停用相关药物治疗。患者定期检查,随访至投稿日,患者精神状况良好,学习生活正常,各项检查指标均在正常范围内。

Figure 1. Preoperative gynaecological ultrasound image
图1. 术前妇科彩超图像
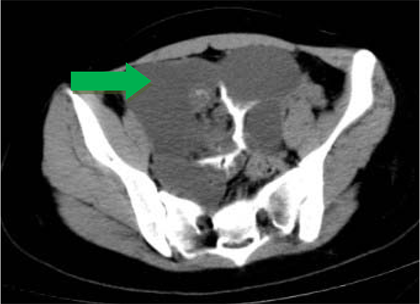
Figure 2. Preoperative pelvic CT images (The arrow shows the site of ovarian mass)
图2. 术前盆腔CT图像(箭头所示为卵巢占位病变部位)

Figure 3. Preoperative screening of antibody against cerebrospinal fluid autoimmune encephalitis (Anti-NMDA type antibody IgG 1:32)
图3. 术前脑脊液自身免疫性脑炎抗体筛查(抗NMDA型抗体IgG 1:32)
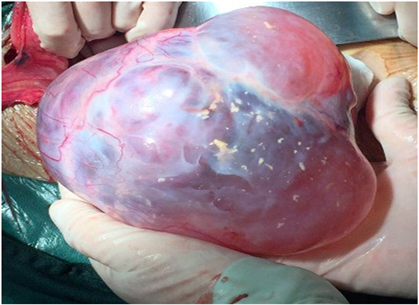
Figure 4. Intraoperative exploration of the tumor
图4. 术中探查所示肿瘤情况
3. 讨论
抗N-甲基-D-天门冬氨酸(NMDA)受体脑炎是近年来新认识的一种自身免疫性脑炎,于2007年由Dalmau等 [1] 首次报道,是自身免疫性脑炎中最常见的类型。它发病的主要机制是各种原因导致的机体产生抗NMDA受体抗体,脑脊液中的抗NMDA受体抗体与神经元细胞膜表面的NMDA受体相结合,从而引起一系列临床症状。导致这种自身免疫性脑炎的启动因素尚不明确,可能与肿瘤、感染、遗传因素、创伤以及其他未知因素等有关 [5]。文献报道 [2],抗NMDA受体脑炎中约30%~40%的病人合并肿瘤,多数为良性畸胎瘤,但仍然有大约5%的病人合并恶性肿瘤。然而,对于合并恶性肿瘤的病人,合并恶性畸胎瘤者预后好,合并其他恶性肿瘤者往往预后较差 [3]。在年轻女性患者中,认为肿瘤尤其是畸胎瘤仍是其主要病因及诱发因素。本例患者在术后切除卵巢肿瘤后病情迅速缓解。
该病的临床表现多样且易于与病毒性脑炎、精神疾病、癫痫等疾病相混淆。有时同时合并畸胎瘤或其他肿瘤,所以,认识该病的临床表现及特征对于精神科、神经科、急诊科、妇科及肿瘤科医生快速、准确地诊断及及时治疗至关重要。该病的临床表现主要有8大症候群 [6]:精神行为异常、癫痫、运动功能障碍、记忆障碍、语言障碍、意识水平下降、自主神经功能障碍、中央通气功能障碍。本例中患者具备以上6个症候群。
近期,关于抗NMDA受体脑炎的诊断标准由Graus等制定 [7],此诊断标准建立在临床表现、相应的实验室检查并排除其他疾病的基础上,此三项标准必须同时具备才能够诊断。关于诊断标准中的临床表现:必须在3个月内出现4个临床症候群及以上或出现3个临床症候群同时存在畸胎瘤。关于诊断标准中的实验室检查:脑电图及脑脊液异常。对于抗NMDA受体脑炎的诊断,患者脑脊液中抗NMDA受体抗体检测的敏感性和特异性都是极高的,但是血液中抗NMDA受体抗体可以阳性也可以阴性 [8]。本例患者脑脊液中抗NMDA受体抗体滴度为1:32,故考虑为抗NMDA受体脑炎。
对于卵巢未成熟型畸胎瘤,无特异性肿瘤标记物。神经元特异性烯醇化酶(NSE)特异性定位于神经和神经内分泌细胞,而未成熟畸胎瘤所含的未分化组织中以神经组织最为常见。本例患者术后病理提示肿瘤内见大量神经胶质成分,免疫组化:NSE部分(+)。患者术前未行血清NSE的检测,术后检测时均在正常范围内。那么对于卵巢未成熟畸胎瘤合并抗NMDA受体脑炎患者,NSE的检查可否作为一个肿瘤标记物呢?Baozhu Liu等 [9] 的研究表明,抗NMDA受体脑炎患者脑脊液中的NSE水平会升高,且可能与预后相关。但是至今,尚无血清NSE水平与此类疾病关系的报道。
肿瘤合并抗NMDA受体脑炎患者的治疗,除了神经内科对于抗NMDA受体脑炎的标准免疫治疗外,合并肿瘤者,尽早地切除肿瘤有利于患者的康复。戴毅 [10] 等人发现,卵巢畸胎瘤的切除与抗NMDA脑炎的复发率降低明显相关。Dalmau [11] 等报道,大约75%的抗NMDA受体脑炎病人都能够完全康复或仅遗留很少的功能障碍,但是其余病人病情加重或死亡。未成熟型畸胎瘤分级为G1者术后无需补充化疗,其余均应补充BEP方案的化疗。虽然未成熟畸胎瘤为恶性肿瘤,但是研究发现,与合并成熟型畸胎瘤的患者相比,二者预后无显著差别 [3]。也有文献报道 [12],在治疗后随访过程中症状复发再发现畸胎瘤者,手术切除利于病情恢复;也有些病人,免疫治疗效果不佳,会从切除外观正常的卵巢而获益。
综上所述,女性畸胎瘤合并抗NMDA受体脑炎已不再是一种罕见的疾病,但未成熟畸胎瘤合并抗NMDA受体脑炎相对少见,尽早的识别该病,积极的妇科手术和规范的免疫治疗是疾病治愈的关键。本病虽然危重,但却是一种可以治愈的疾病,治疗后仍有复发的可能,建议密切随诊至少2年以上。