1. 引言
包虫病(Echinococcosis)是棘球绦虫的幼虫(棘球蚴)感染人体所致的一种疾病,羊为其主要的中间宿主,犬类也可为带病体。以上病原学特点决定了该病将主要流行于牧区,当包虫进入人体后,70%寄生于肝脏;20%寄生于肺部;也可寄生于脑、心脏、肾脏、骨髓腔、眼眶等部位,约占10% [1] ,但鲜有报道,本文将报告2例较为罕见的儿童眼眶包虫感染病例,并对眼眶包虫感染的诊断及治疗进行讨论与分享。
2. 病例汇报
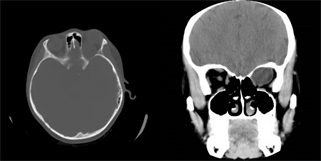
病例1,男,4岁,哈萨克族。2020年7月8日以“发现左眼球突出9个月”为主诉收入我院。一般状况良好,发病以来食欲无减退,体重无减轻。患儿自1岁2月起长期居住于牧区,家中饲养犬类、牛羊等家畜,家族中未见相似病例,血常规、生化、凝血、肝炎、梅毒、HIV、尿常规、胸片、心电图、心脏彩超及全身体格检查未见明显异常。眼部专科检查:裸眼视力:右眼1.0,左眼0.04,右眼外眼无异常,左眼眼球突出,向鼻下方移位(图1),上下睑内眦部睫毛向眼球面倒伏,接触眼球面,结膜囊内可见少量分泌物。左眼球上、左上、左下方运动受限。双眼前节及眼底未见异常。眼球突出度检查示,12 mm~81 mm~19 mm,眼压:右眼11 mmHg,左眼8 mmHg。眼部B超检查显示,左眼肿块处扫查:该处紧贴眼球左侧见约3.9 cm × 2.1 cm的低回声暗区,边界可辨,欠规则,透声欠佳,无明显血流信号,肝包虫B超特有的“双壁征”本两例眼眶包虫B超显示不明显(图2)。眼眶MRI平扫 + 增强示,左侧眼眶外直肌肌锥间隙内可见似椭圆形T1、T2高信号,病灶境界较清晰,轴位测其大小约2.75 cm × 1.43 cm,增强后未见明显强化(图3)。眼眶CT示,左侧眼球前突,左侧眶内肌锥内外上方见卵圆形低密度,大小为29 mm × 14 mm,左侧外侧肌受压,与病灶分界不清,视神经明显向内侧推移,相邻眶壁略受压(图4)。
排除手术禁忌后,(均于全麻下眼眶肿物摘除术)于2020年7月10日行左眼眶肿物摘除术。病例1行外侧开眶,上至颧额缝上5 mm,下至眶底,开眶区向眶深部咬骨钳咬除眶外侧壁深部骨质,向内推压眼球,暴露眶尖肿物,见大小约4 cm × 3 cm肿物生长,包膜完整,分离剥除肿物。切开肿物后,见
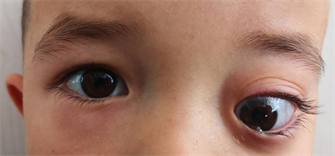
Figure 1. Eye appearance image of patients with orbital echinococcosis (case 1)
图1. 眼眶包虫病患者(例1)眼部外观像
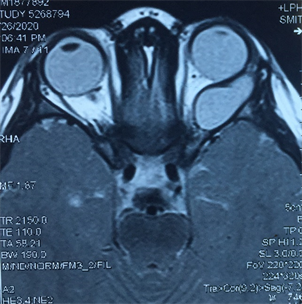
Figure 3. MRI scan image of orbital hydatid disease (case 1)
图3. 眼眶包虫病患者(例1)MRI扫描图像
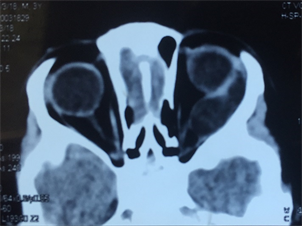
Figure 4. CT scan images of patients with orbital hydatidosis (case 1)
图4. 眼眶包虫病患者(例1) CT扫描图像
肿物内部清亮液体溢出,并可见白色带状虫体(图5)。送病检,并行眶尖减压,术后病理报告显示为细棘球蚴(图6),术后查腹部CT检查未见异常,术后给予阿苯达唑片口服治疗。
病例1术后三月复查:裸眼视力:右眼1.0,左眼0.5,眼球突出度检查示,12 mm~81 mm~14 mm,眼压:右眼13 mmHg,左眼9 mmHg,双眼眼位基本对称,双眼外眼未见明显异常,左眼眼球各方向运动自如,未见明显异常(图7)。眼眶CT示,左眼眶占位术后,左侧泪腺区等密度,相邻骨质变薄;左侧眼肌略增粗(图8)。
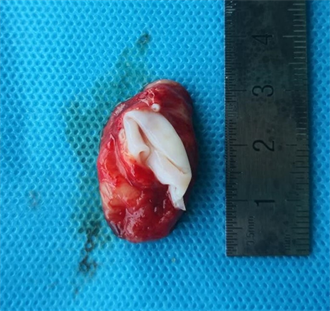
Figure 5. Orbital hydatid disease patient (case 1) hydatid cyst
图5. 眼眶包虫病患者(例1)包虫囊

Figure 6. The results of postoperative pathological examination of orbital hydatid disease patients (case 1) were consistent with hydatid disease
图6. 眼眶包虫病患者(例1)术后病理检查结果,符合包虫病特征

Figure 7. Eye appearance image of patients with orbital hydatidosis (case 1) 3 months after operation
图7. 眼眶包虫病患者(例1)术后3月眼部外观像
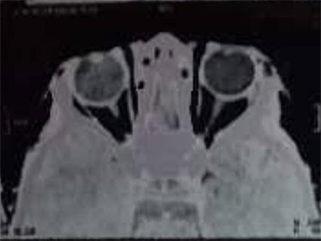
Figure 8. CT scan images of orbital hydatid disease patients (case 1) 3 months after operation
图8. 眼眶包虫病患者(例1)术后3月CT扫描图像
病例2,女,8岁,哈萨克族。2009年2月6日以“家人发现患儿左眼球突出1月”为主诉收入我院。一般状况良好,全身体格检查未见明显异常,眼部专科检查,视力:右眼1.0,左眼0.5 (矫正不佳),眼球突出度12 mm~81 mm-19 mm,眼压:右眼11 mmHg,左眼8 mmHg。左眼球明显外下移位,眼球内上转受限,双眼前节及右眼眼底未见异常,左眼视盘水肿,边界模糊,黄斑中反欠清,视网膜未见脱离。眼部B超检查显示,左眼上眼眶内可见一大小约28.9 mm × 17.8 mm异常回声区,边界尚清晰,内回声少,视神经穿越其间、隆起。眼眶MRI平扫 + 增强示,左侧眼眶内球后肌锥内可见一类圆形占位性病变,大小约2.6 cm × 2.0 cm,边缘清晰光滑,T1WI为低信号,T2WI脂肪抑制像(Short Time Inversion Recovery, STIR)为高信号,增强扫描病灶无强化,视神经受压向下移位,眼内外肌及上直肌亦受压移位(图9(b))。眼眶CT示,左眼球后肌锥内可见一大小约2.6 cm × 2.0 cm的类圆形稍低密度影,边界清晰,左眼视神经受压向下移位,左眼内外直肌及左眼眶内外侧壁受压,未见明确骨质吸收破坏征象,左眼形态完整,左眼视神经管形态正常(图9(a))。病例2行内侧开眶完整摘除肿物,并送病理检查,提示符合包虫感染诊断(图9(c))。
 (a)
(a) 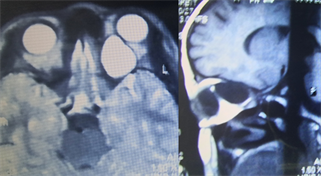 (b)
(b) 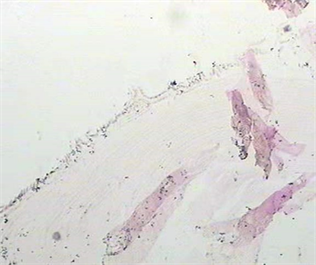 (c)
(c)
Figure 9. (a) CT scan images of patients with orbital echinococcosis (case 2); (b) Patients with orbital echinococcosis (case 2): plain and enhanced MRI images; (c) The results of postoperative pathological examination of orbital hydatid disease patients (case 2) were consistent with hydatid disease
图9. (a) 眼眶包虫病患者(例2) CT扫描图像;(b) 眼眶包虫病患者(例2)MRI平扫 + 增强图像;(c) 眼眶包虫病患者(例2)术后病理检查结果,符合包虫病特征
3. 讨论
包虫病(Echinococcosis)是棘球绦虫的幼虫(棘球蚴)所致的人兽共患寄生虫病,主要包括由细粒棘球蚴引起的囊型包虫病(Cystic Echinococcosis, CE)和多房棘球蚴引起的泡型包虫病(Alveolar Echinococcosis, AE) [2] 。在我国特别是西部地区具有高流行性 [3] 。在我国主要流行于西北地区七个省市的牧区 [1] 。犬类为棘球蚴最主要的终宿主和传染源,羊为主要的中间宿主,犬类吞食了羊含包虫囊的内脏而感染。棘球蚴成虫寄生于终宿主的小肠上段,以顶突上的小钩和吸盘固着在肠绒毛基部隐窝内,孕节或虫卵随宿主粪便排出,孕节有较强的活动能力,可沿草地或植物茎蠕动爬行,污染周围环境及动物皮毛。人可与犬类密切接触而造成直接感染,也可由犬类粪便中的虫卵污染水源或蔬菜而间接感染。本例患儿长期居住于牧区,家中饲养羊及犬类,推测感染棘球蚴与犬类密切接触相关。
当细棘球蚴的虫卵被人误食后,六钩蚴即经肠壁随血循环侵入全身其他组织,引起急性炎症反应单核细胞浸润,若幼虫未被杀,则逐渐形成一个纤维性外囊,在内缓慢地发育成棘球蚴。故棘球蚴与宿主间有纤维被膜分隔。一般感染半年后囊的直径达0.5 cm~1.0 cm,以后每年增长1 cm~5 cm,最大可长到数十厘米。本例患儿感染细棘球蚴后在眼眶内形成囊肿,与周围组织分隔,主要对局部产生压迫症状而导致复视和眼球运动障碍。根据Kalovidouris等 [4] 和von Sinner等 [5] 人的报道,可将包虫囊肿分为四种类型,分别为I型:单纯囊肿,无内部结构,有/无棘球蚴砂和隔膜;II型:囊肿内有子囊肿和基质,根据子囊肿形态不同可进一步分为IIA:周边排列的圆形子囊肿、IIB:形状不规则的子囊肿占据整个母囊肿、IIC:高衰减圆形或椭圆形肿块伴分散钙化偶见子囊肿;III型:钙化囊肿;IV型:复杂囊肿破裂伴双重感染。
包虫病一般多发生于成人,以肝包虫多见,但感染的高峰期主要在儿童期 [6] 。但由于我国防疫措施及卫生知识的普及,近10年包虫病已经比较少见。眼眶包虫病的发病率不超过所有包虫病病例的1% [7] 。无眼别和性别差异,眼眶包虫囊肿最常见的症状是缓慢进行性单侧眼球突出,伴有或不伴有疼痛、视力丧失、眶周疼痛、球结膜水肿和头痛。 [8] 严重时可发生暴露性角膜炎、角膜溃疡、角膜穿孔,甚至发生全眼球炎或眼球萎缩。B超、CT、MRI、实验室检查均有助于棘球蚴病的诊断。B超检查操作简单,敏感性高,但特异性差,可作为筛查或术后检测的首选手段。通常显示为病变部位的低回声暗区,边界清晰。而CT检查对各部位包虫结构显示清晰,尤其是对包虫的钙化非常敏感。钙化是机体对异体的机化作用,其存在是包虫病史较久、虫体趋向衰亡的一种表现,外囊壁钙化可视为本病的基本特征性表现之一 [9] 。在CT上,眶包虫囊肿是典型的单眼、无强化、密度低的均匀性囊肿,与玻璃体的显示相似。在MRI上,不同类型的囊肿会有不同的表现,I型囊肿通常T1加权扫描时为低信号,在T2加权MRI扫描时为高信号;II型囊肿在T1、T2加权扫描时子囊显示均为低信号或等信号(与母囊肿相比);III型囊肿在T2加权扫描时均为低信号。该患儿症状、体征及影像学检查均符合眼眶包虫病的诊断,术后病理证实为眼眶包虫病,推测该患儿误食包虫卵后,虫卵随血液循环异常迁移至眼部,可能与儿童免疫系统发育不健全、眼部组织结构以及免疫反应弱有关,但具体机制还有待进一步研究。
对于眼眶包虫的治疗,手术是首选方法 [10] 。非疫区医生,可能对包虫病不了解,容易误诊而采取不恰当的治疗方案,给患者造成损害。例如误诊后采取错误的治疗方式,进行囊腔穿刺,可能造成囊液播散复发等严重后果。此时需要特别强调病史的采集结合影像及以免疫学、血清学检测等方法的综合诊断。手术中要注意谨慎分离囊壁,必要时用盐水纱布保护好周围组织,避免囊壁破裂,尽量提高手术的根治率,一旦囊壁破裂,要彻底冲洗术野防止复发和术后并发症的发生。包虫病虽然以手术治疗为主,但药物治疗不容忽视,术后口服抗包虫病药物预防复发。阿苯达唑片是国内外学者认为有效首选抗包虫病药物 [11] 。需治疗3个月至半年。用药过程中需警惕药物对肝功能的损害和骨髓抑制。1个月复查一次血常规和肝功能。若出现异常,可停药1~2周,恢复正常后继续服药,经过术前正确诊断及综合治疗,眼眶包虫一般均能获得较好的预后结果。
NOTES
*通讯作者。