1. 前言
软组织肉瘤(soft tissue sarcoma, STS)是一种罕见的起源于间充质细胞的肿瘤,具有100多种组织学亚型,约占成人所有恶性肿瘤的1% [1] [2]。在欧洲,每年新增STS约23,000余例,发病率约4.7/100,000 [3]。STS最常见的部位为四肢,约占所有患者的2/3 [3]。在STS中,发生远处转移的STS患者因治疗选择受限,可选择的治疗方式少且副作用大,预后极差 [4] [5] [6]。手术切除是四肢STS患者的主要的治疗方法 [6]。但很少有研究针对原发部位手术在治疗M1期四肢STS患者中的作用展开研究。而在其它肿瘤中,已有研究表明原发部位手术可以显著改善M1期肿瘤患者的预后。因此,在本研究中,我们拟通过SEER数据库的STS患者数据,研究原发部位手术在M1期STS患者中的作用,旨在改善远处转移的四肢STS患者的预后。
2. 材料与方法
2.1. 数据来源
本研究是一项回顾性研究,使用监测、流行病学和最终结果(SEER)数据库,这是一个以人群为基础的登记癌症的数据库,覆盖了约30%的美国人口。SEER数据库收集了美国18个登记机构的癌症发病率、流行率和生存率数据(https://www.seer.cancer.gov/),数据包括患者人口统计学、癌症部位、组织学类型、肿瘤分期、诊断时间和生存情况等数据。因此,SEER数据库具有样本量大、随访时间长和变量记录详细等优势,是研究肿瘤的重要数据库。本研究使用SEER*Stat提取患者数据。
2.2. 纳入和排除标准
纳入标准:
1) 2010~2015年确诊的四肢软组织肉瘤的患者;
2) 患者数据完整可获取,包括基线资料、肿瘤信息、治疗情况和随访信息。
排除标准:
1) 通过尸检或死亡证明的患者。
2.3. 研究变量
研究变量包括人口统计学参数和临床特征。包括年龄、种族、性别,原发部位、组织学类型、肿瘤分级、TNM分期、肿瘤大小、手术、放疗和化学。在本研究中,根据SEER数据库的情况,共研究2个结局,包括总生存率(Overall survival, OS)和肿瘤特异生存率(Cancer-specific survival)。OS的定义为患者诊断之日至患者死亡的时间,而CSS的定义为患者诊断之日至患者因STS死亡的时间。
2.4. 统计分析
本研究使用SPSS 25.0进行统计分析,所有统计检验均为双侧检验,以P < 0.05定义为差异有统计学意义。分类变量的差异分析采用卡方检验。利用倾向评分匹配评分(Propensity score Matching, PSM)平衡手术和未手术患者之间的差异。采用Kaplan-Meier法研究各组件患者的预后差异,均采用log-rank检验进行统计分析。
3. 结果
3.1. 患者基本情况及M1期患者的预后
根据纳入和排除标准,共计8331例患者被纳入本研究,包括7744例MO期患者和587例M1期患者。两组患者在种族、原发部位、组织学类型、肿瘤等级、T分期、N分期、肿瘤大小、手术情况、放疗情况和化疗情况之间的差异均具有统计学意义(P < 0.05)。生存分析结果也表明M1期患者的预后显著差于M0期的患者(P < 0.05,图1(A)、图1(B))。经过PSM后,515例M0期患者和515例M1期患者被纳入分析。两组患者的基本信息、肿瘤信息和治疗情况的差异不具有统计学意义(P > 0.05,表1)。经过PSM后,M1期患者的预后依然显著差于M0期的患者,包括OS和CSS (P < 0.05,图1(C)、图1(D))。

Table 1. Baseline information of M0 and M1 patients before and after PSM
表1. PSM前后M0和M1期患者的基本信息
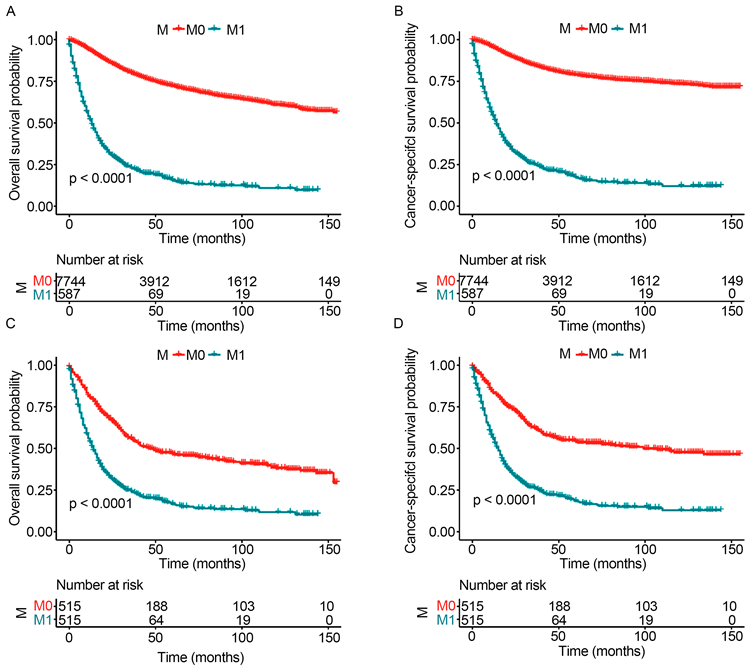
Figure 1. Survival curve of M0 and M1 patients before and after PSM. A. Overall survival of M0 and M1 patients before PSM; B. Cancer-specific survival of M0 and M1 patients before PSM; C. Overall survival of M0 and M1 patients after PSM; D. Cancer-specific survival of M0 and M1 patients after PSM
图1. PSM前后M0和M1期患者的生存曲线。A. PSM前M1期和M0期患者总生存率比较;B. PSM前M1期和M0期患者肿瘤特异生存率比较;C. PSM后M1期和M0期患者总生存率比较;D. PSM后M1期和M0期患者肿瘤特异生存率比较
3.2. 原发部位手术可显著改善M1期患者的预后
为了进一步研究原发部位手术对于M1期四肢STS患者的预后影响,本研究进行了进一步的分析。基于515例M1期的患者数据,我们将其分为手术组和非手术组。其中手术组391例,非手术组124例。手术组和非手术组患者之间的基本信息高度一致,仅种族在两者之间存在差异(P < 0.05,表2)。在生存分析方面,接受手术的患者也呈现出更好的预后,无论是OS还是CSS (P < 0.05,图2(A)、图2(B))。经过PSM后,分别有122例患者被纳入最终的分析(表2)。此时两组患者之间的所有变量差异均不具有统计学意义(P > 0.05)。PSM后的生存分析结果同样表明接受手术的患者的预后要显著优于未接受手术的患者(P < 0.05,图2(C)、图2(D))。综上所述,此部分研究结果表明原发部位手术可以显著改善M1期四肢STS患者的预后。

Table 2. Baseline information of surgery and non-surgery patients before and after PSM
表2. PSM前后手术组和非手术组患者的基本信息

Figure 2. Survival curve of surgery and non-surgery patients before and after PSM. A. Overall survival of surgery and non-surgery patients before PSM; B. Cancer-specific survival of surgery and non-surgery patients before PSM; C. Overall survival of surgery and non-surgery patients after PSM; D. Cancer-specific survival of surgery and non-surgery patients after PSM
图2. PSM前后手术和非手术患者的生存曲线。A. PSM前手术和非手术患者总生存率比较;B. PSM前手术和非手术患者肿瘤特异生存率比较;C. PSM后手术和非手术患者总生存率比较;D. PSM后手术和非手术患者肿瘤特异生存率比较
3.3. 截肢手术和保肢手术对于M1期的STS患者预后无明显影响
本研究前述部分已经证实肿瘤原发部位手术可以显著改善M1期STS患者的预后,但是不同手术方式对于患者预后的影响尚不清楚。对四肢STS患者而言,手术方式大体可以分为保肢和截肢2大类。既往研究已经针对四肢骨肿瘤患者展开研究。但是,目前尚无研究针对M1期的四肢STS患者展开研究。因此,为了进一步研究保肢和截肢手术对于M1期的四肢STS患者预后的影响,本研究继续使用390例手术方案已知的患者进行深入分析,其中包括67例截肢患者和323例保肢患者。在N分期和放疗情况分布方面,截肢患者和保肢患者之间的差异具有统计学意义(P < 0.05,表3)。生存分析结果表明2组患者在OS和CSS方面的差异均不具有统计学意义(P > 0.05,图3(A)、图3(B))。经过PSM后,67例保肢手术患者和67例截肢手术患者顺利匹配,两组患者之间的所有变量差异均不具有统计学意义(P > 0.05,表3)。生存曲线发现2组患者之间的预后差异依然不具有统计学意义(P > 0.05,图3(C)、图3(D))。综上所述,此部分研究结果表明M1期四肢STS患者接受保肢和截肢术对预后无明显影响。

Table 3. Baseline information of amputation and limb-salvage patients before and after PSM
表3. PSM前截肢手术和保肢手术组患者的基本信息
4. 讨论
目前,M1期四肢STS仍然是一种棘手的疾病,预后极差。在这项基于人群的研究中,我们进一步确定了M1期的四肢STS患者预后较M0期患者更差,而原发部位的手术可以在一定程度上改善M1期四肢STS患者的预后。在具体手术方案的选择方面,我们又证实了保肢手术和截肢手术对患者的预后无明显影响。
大量研究已经表明手术是治愈四肢STS的重要手段之一 [6]。但是手术对于M1期四肢STS患者的预后改善是否有效,目前尚不清楚。本研究初步证实了原发部位手术可以显著改善M1期四肢STS患者的预后。虽然这在STS患者中是首次报道,但是在其它肿瘤中已经有大量报道。Liang等人 [7] 同样利用SEER数据库的肺癌患者数据,证实了原发部位手术可以显著改善转移性非小细胞肺癌患者的预后。同时,他们还建立了列线图,用于寻找最适合做原发部位手术的转移性非小细胞肺癌患者,这进一步提升了该研究的临床应用价值。此外,Chen [8] 等人证实了原发肿瘤切除可以显著改善直肠癌伴肝转移患者的预后,被认为是可以改善此类晚期患者预后的一个潜在手段。类似地,Xu等人 [9] 也证实了原发部位手术是改善IV期结肠癌患者预后的一个重要手段。在骨与软组织肿瘤领域,Song等人 [10] 证实转移性软骨肉瘤患者的预后在接受原发部位手术后也可以在一定程度上得到改善。虽然既往大量研究表明原发部位手术可以显著改善晚期肿瘤患者的预后,但是针对四肢STS患者的研究较少。本研究也在一定程度上填补了这一领域的空白。
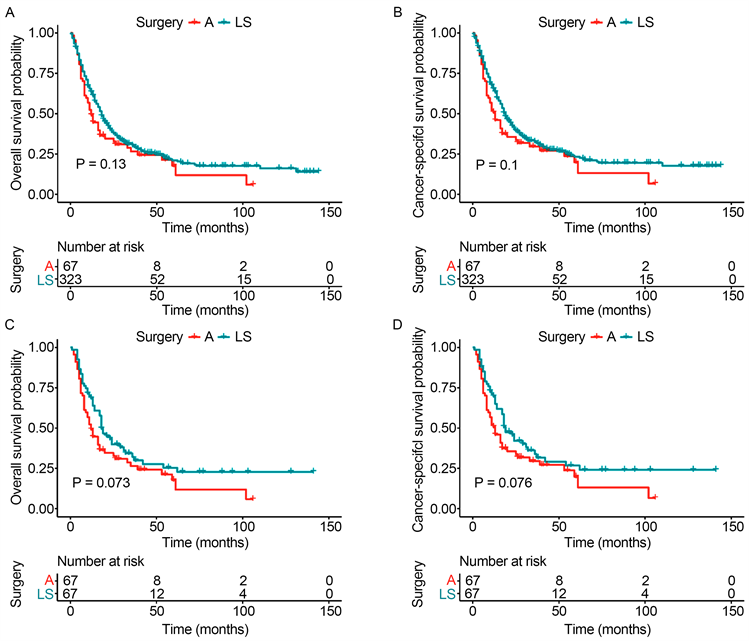
Figure 3. Survival curve of amputation and limb-salvage patients before and after PSM. A. Overall survival of amputation and limb-salvage patients before PSM; B. Cancer-specific survival of amputation and limb-salvage patients before PSM; C. Overall survival of amputation and limb-salvage patients after PSM; D. Cancer-specific survival of amputation and limb-salvage patients after PSM
图3. PSM前后保肢手术和截肢手术患者的生存曲线A. PSM前保肢和截肢患者总生存率比较;B. PSM前保肢和截肢患者肿瘤特异生存率比较;C. PSM后保肢和截肢患者总生存率比较;D. PSM后保肢和截肢患者肿瘤特异生存率比较
针对四肢肿瘤患者,保肢和截肢是2大类最为常见的选择术式。一项系统综述发现,在接受新辅助化疗的四肢骨肉瘤患者中,保肢手术较截肢手术患者具有更好的5年生存率 [11]。Qi等人 [12] 也发现,无论是OS还是CSS,保肢手术相较于截肢手术都具有显著的优势。在软组织肉瘤研究领域,虽然有大量研究针对四肢STS的预后展开研究,并建立了大量预后预测模型,但是鲜有研究针对原发部位手术展开研究。本研究结果表明截肢手术患者和保肢手术患者在预后方面无显著性差异。但是由于样本量较小、回顾性研究和信息记录有限等局限性,在应用时需要谨慎对待。
本研究是一项大样本的基于人群的回顾性研究,具有样本量大的优点,统计效力较强。但是,本研究也存在一定的局限性。首先,虽然这是一项回顾性研究,在患者选择上可能存在一定的偏倚。其次,本研究虽然针对截肢和保肢手术患者的预后差异展开研究,但在结果解释方面和临床应用方面需谨慎对待。未来有必要开展前瞻性、多中心的随机对照研究对这一结论进行进一步地正式,以更好地服务于临床。最后,辅助放化疗的作用在本研究中未继续深入研究,这能否改善M1期四肢STS患者的预后值得深入研究。
5. 结论
综上所述,这是一项以人群为基础的研究,证实了转移性ET-STS患者生存预后差,与不做手术相比,原发部位手术切除可能对于转移性ET-STS患者的生存预后有利且生存期延长,手术方式的差异生存预后差异不大,但是尽可能地选择保肢手术,避免截肢手术。化疗是其术后预后的一个重要因素,建议对该类患者在术后可以辅助化疗治疗。为提高患者的生存率,需要进一步地精心设计评估个人情况来确定最佳的治疗策略,本研究为IV期四肢软组织肉瘤患者的治疗提供方向和思路。