1. 引言
巨细胞修复性肉芽肿(GCRG)是一种很少见的非肿瘤性病变,常发生于颌骨,由Jaffe于1953年首次提出 [1],约占所有颌骨良性病变的7% [2],因该病变常常伴随着相应骨质的破坏,且具有局部的侵袭性表现,而在影像学上又不存在明显的特异性,在临床上常常会被诊断为肿瘤。世界卫生组织将其定义为骨内病变,通常发病于10~20岁的男性。在组织学上,巨细胞修复性肉芽肿是由成纤维细胞分化增殖而形成的,其具有密集的血管网和大量的多核巨细胞,周围还可以发现很多非特异性的骨质以及未成熟的骨小梁。其中多核巨细胞的出现被认为是机体对于出血的一种反应性措施。国外关于此病的报导相对较多,而国内则相对较少,本文将报道1例发生于下颌骨的GCRG,并对近年来此疾病的相关文献进行回顾。
2. 临床病例
2.1. 入院情况
1) 患者,男,11岁,因右侧下颌骨膨隆1月余于浙江大学医学院附属第二医院口腔颌面外科就诊。患者1月余前发现右侧下颌骨膨隆,无痛无痒,自发现至就诊期间,无明显变化。
2) 专科查体:患者右侧面部膨大,右颌下区可触及下颌骨膨隆。双侧颏下、颌下、颈部未触及明显肿大淋巴结。患者双侧颞下颌关节无弹响,双侧髁突活动度基本一致,张口度33 mm,张口型正常。口内查:患者口腔卫生良好,右侧下颌颊侧前庭沟可触及明显膨隆,质地硬,无波动感,压痛阴性,舌侧未触及明显膨隆。83滞留,45萌出,43、44未萌出,咬合关系尚可,余牙及粘膜未见明显异常。舌体活动自如,感觉无异常,下唇无麻木。双侧腮腺、颌下腺导管口未见明显红肿,溢液清亮,量可。
3) 影像学检查:上下颌骨CT显示:右侧下颌骨体部可见类圆形低密度区,范围约24.4 mm * 46.8 mm * 33.9 mm,病变轮廓清晰,膨胀生长,周围骨质密度稍硬化,内可见分隔,边缘骨皮质变薄粗糙,下压槽神经管受压(图1,图2)。
2.2. 诊疗经过
根据查体结果,结合影像学资料,初步将患者右侧下颌骨病变诊断为造釉细胞瘤,并行局部病变活检。活检于右下颌颊侧前庭沟膨隆处,切开表面粘膜及骨膜,可见部分骨壁缺如,肿物暴露,取部分肿物组织,送病理检查。术中可见腔隙内大量渗血,予碘仿纱条填塞压迫止血。
术后病理解剖报告显示:梭形细胞中可见均匀分布的多核巨细胞,颌骨中心型巨细胞病变,首先考虑巨细胞修复性肉芽肿(根据患者年龄低于20岁,病变发生于颌骨,多核巨细胞多数含细胞核 < 20个,局灶存在胶原纤维增生,H3.3 G34W免疫组化阴性,CD68阳性,Ki-67阳性,首先考虑巨细胞修复性肉芽肿) (图3)。
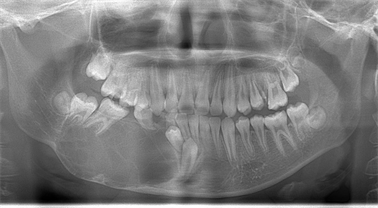
Figure 1. Preoperative oral tomography X-ray: a multilocular image of the body of the right mandible. The position of right mandibular canine and first premolar changed
图1. 术前口腔断层X线:右下颌骨体部一多房透射影,43、44移位

Figure 2. Preoperative CT: A circular low-density area of about 24.4 mm * 46.8 mm * 33.9 mm was seen in the body of the right mandible. The lesion was clear in outline and expanded, with slightly hardened surrounding bone density and visible internal separation. The marginal bone cortex became thin and rough, and the neural tube was compressed under pressure
图2. 术前CT:右侧下颌骨体部可见类圆形低密度区,范围约24.4 mm * 46.8 mm * 33.9 mm,病变轮廓清晰,膨胀生长,周围骨质密度稍硬化,内可见分隔,边缘骨皮质变薄粗糙,下压槽神经管受压

Figure 3. Pathological section: Evenly distributed multinucleated giant cells were found among spindle cells, with focal hyperplasia of collagen fibers. Immunohistochemistry showed CD68 positive and Ki-67 positive
图3. 病理切片:梭形细胞中可见均匀分布的多核巨细胞,局灶存在胶原纤维增生,免疫组化显示CD68阳性,Ki-67阳性
我科考虑患儿年龄,处于生长发育期,手术切除将影响患者颌面部发育,最终决定保守治疗,仅行病变刮除术。我科于全麻行二次手术,再次于前次手术切口进入,扩大原切口,见左下颌骨体膨隆明显,颊侧骨壁仅剩少量菲薄骨壁。肿瘤组织呈现为红褐色软组织样物质,无明显包膜。术中可见大量渗血,沿骨腔完整剥离病变组织,保护下牙槽神经,于骨腔内留置碘仿纱条,行局部开窗术。术后送常规病理检查。
术后病理解剖报告显示:右下颌骨中央型巨细胞肉芽肿。
手术部位病理报告及术中表现结合,我科修改诊断为右下颌骨巨细胞修复性肉芽肿。病人术后予以出院,在第一个月每周进行一次检查并更换腔隙内碘仿纱条;然后预计在术后半年内每两周进行一次检查并更换碘仿纱条,最后预计半年后去除碘仿纱条,改为每月一次的复查。至今患者术后4月,术后1月半口腔断层x线:右下颌骨体部一多房透射影,43、44移位,与术前相比未见无明显变化(图4)。术后3月复查CT:下颌骨右侧肿瘤切除术后,周围可见大量新生骨质,骨缺损范围较术前片减小(图5)。局部未见病变明显复发症状,我科将继续随访。

Figure 4. Oral tomography X-ray at one and a half month postoperatively: A multilocular image of the body of the right mandible, and the position of right mandibular canine and first premolar changed. No significant changes were observed compared with that before surgery
图4. 术后1月半口腔断层X线:右下颌骨体部一多房透射影,43、44移位,与术前相比未见无明显变化

Figure 5. CT at 3 months postoperatively: After tumor resection on the right side of the mandible, a large amount of new bone was seen around, and the bone defect was smaller than that on the preoperative radiographs
图5. 术后3月CT:下颌骨右侧肿瘤切除术后,周围可见大量新生骨质,骨缺损范围较术前片减小
3. 讨论
GCRG是临床中较为少见的一种良性病变,目前认为其为一种反应性病变,最常见于上、下颌骨中,其次为,具有局部侵袭性行为,常常会伴有周围骨质的膨胀性破坏。该病的发病机制在目前尚未明确,在过去常会被归类为巨细胞瘤(giant cell tumors, GCT),两者的临床表现和组织学表现较为接近,但因GCT具有恶性潜能,转移和复发率高,两者的治疗方法相差较大。自从Jaffe于1953年首次描述了GCRG为一种巨细胞反应,由于在出血灶的周围伴随出现大量增生的多核巨细胞,总体会呈现肉芽肿状,所以将其命名为颌骨巨细胞修复性肉芽肿(giant cell reparative granuloma of jaw bones),并将其发病限定于上下颌骨中,且下颌骨较上颌骨更多见,女性发病率高于男性。但是在1974由Hirschl和Katz报导了一例出现在颞骨的GCRG之后 [3],打破了GCRG只出现在颌骨的结论,之后又先后出现了相关的报导文献,发病位置包含了鼻腔、鼻中隔、腮腺、眶周、硬腭、掌骨等部位 [4] [5] [6],这说明其发病位置没有局限性。
该病的发病机制尚未明确,而有很多学者认为其是一种外伤后的一种炎症与修复反应并存的状态,但也有学者对这是一种对创伤性损伤的修复性反应的假设提出怀疑,原因是在报导的病例中,并非所有病例都存在创伤的历史。也有病例报导指出,骨性纤维结构发育不良最终引起GCRG [7]。而Kamoun于2015年发表的文献中提到了一例GCRG [8],其发病于患者拇指内生软骨瘤切除术后,Kamoun在文献中提出了大多数的GCRG均可能具有髓内起源的猜测,但目前仍无绝对证据证明这一猜测。
在人类颌骨及其周围的组织构成中,包含了骨膜、软骨、牙齿、牙龈、唾液腺组织、鼻窦粘膜、松质骨、密质骨以及胚胎发育中的残留上皮和细胞,这些多样化的组织,导致了颌骨及周围组织易发各种不同类型及来源的囊肿、肿瘤及假性肿瘤 [9]。
在临床中,GCRG的临床表现常为局部的肿胀、疼痛、压痛、麻木、头痛、复视及鼻出血等,目前常将其分为两种类型:外周型及中央型。外周型多表现为牙龈区或者牙槽粘膜区的肿块,多见于前磨牙区,且下颌骨发病率高于上颌骨。中央型多表现为骨内病变,多见于前磨牙区及磨牙区,通常发病于下颌骨,但也有报导出现于上颌骨、蝶骨、颞骨等。典型的临床表现为无痛性渐进性增大,常因患者自觉颌骨出现膨隆就诊。
GCRG在X线片上可表现为衰减但完整的皮质下的一种扩张但界限分明的溶性病变 [10],多可见多房状低密度透射影,有时也可见内部矿化的骨小梁,周围牙齿会出现受压移位的表现,局部骨质呈现虫蚀状破坏,一般无骨膜反应发生。与巨细胞瘤侵犯骨皮质 [11] 不同,GCRG一般不会累及骨皮质的破坏,但也有文献报导,部分的GCRG病例会出现骨皮质的侵犯和破坏 [12]。目前认为单纯从影像学上,很难对GCRG进行鉴别诊断,且因其影像学表现符合肿瘤特征,易误诊为巨细胞瘤或者颌骨肿瘤如颌骨中最常见的造釉细胞瘤,临床中通常需通过组织学检查结果确诊。
组织学上,病变显示明显的纤维血管增生伴出血和不同数量的巨细胞,非典型梭形单核细胞,与巨细胞瘤中所见的巨细胞相比,GCRG中的巨细胞通常体积较小、形态细长且不规则,细胞核较少。巨细胞密集集中于出血区域及相关血管间隙的周围,在基质细胞间无规律地均匀分布,并可见大量含铁血黄素沉积。病变周围可见一些成骨细胞、未成熟的骨组织及骨小梁,部分骨小梁会环绕在成骨细胞周围或被成骨细胞所覆盖,而在巨细胞瘤中,通常无新骨形成的表现。病变区域细胞对CD68表现出强免疫反应性,这也证明了单核细胞的分化起源 [10] [13],这可以与真正的巨细胞肿瘤有所鉴别。在此次病例中,免疫组化结果可见CD68阳性,Ki-67阳性 [14]。单纯从组织学上,GCRG与甲状旁腺亢进的棕色瘤很难进行鉴别,需额外进行血清钙、磷及甲状旁腺激素水平的检测进行鉴别诊断。此外还需鉴别动脉瘤样骨囊肿,与GCRG不同的是,动脉瘤样囊肿虽然存在不同程度的膨胀性溶骨性改变,但同时存在骨膜反应,可见多个液–液平面的含液囊腔。
对于巨细胞修复性肉芽肿的治疗手段,到目前为止主要以手术切除以及刮除术为主。手术切除治疗是目前认为的最佳治疗方案,相对预后较好,且根据文献报导复发概率在10%~20% [15]。但手术切除病变也存在缺点,会导致局部的畸形及功能丧失,而这往往是患者难以接受的方面,特别是对于发生在颌面部的病变。而相对于手术切除导致的术后改变,局部的刮除术可以较好的保留患者局部的外形和功能,但其存在的缺点与手术切除正好相反,总体复发的概率在25%左右,但是有部分报导显示其复发概率达到72% [16] [17] [18]。1993年Harris首次公开提出可尝试将降钙素应用于GCRG的治疗中。降钙素是通过结合破骨细胞上所表达的降钙素受体来抑制破骨细胞的形成。而在GCRG中,其巨细胞及其前体也表达降钙素受体,使其成为合理的治疗靶点。而后续也有文献报导了关于应用降钙素治疗GCRG的成功案例 [16] [19] [20]。那考虑巨细胞的破骨细胞活性,我们还可以考虑使用如双磷酸盐或这皮质类固醇药物进行肿物内注射来治疗GCRG或者用来降低GCRG的复发概率。还有部分文献中提到,对于病变累及范围较大或者累及部分手术风险较高甚至无手术指征的患者,除了上述提到的降钙素之类的保守治疗以外,还可以考虑行低剂量的放疗,但放疗过程中也可能导致GCRG出现恶变,所以在选择放疗之前,需充分评估患者并充分告知治疗过程中可能出现的情况 [21]。
在本文报导的病例中,患者病变累及右侧下颌骨体部,右侧下颌骨体部基本全部累及,颊侧骨皮质部分穿透,舌侧骨皮质基本完整,下颌骨下缘剩余骨量较少。单纯从病变出发,因病变累及范围较大,且GCRG自身存在高复发率,最佳的治疗方案为手术截除病变累及下颌骨,其术后复发概率也相对较低。但考虑到患者年龄较小,尚处于生长发育期,且下颌骨仍处于发育阶段,若手术截除病变累及下颌骨,会造成患者颌面部明显畸形,且随着对侧下颌骨的生长发育,颌面部不对称畸形症状也会愈发严重。而考虑患者颌骨仍处于生长发育期,未处于相对稳定的状况,不符合自体骨移植修复颌骨缺损适应症,也不符合重建钛板固定下颌骨适应症。患者为青少年,心理状态尚不成熟,结合外部因素,患者尚无接受手术治疗后术后变化的心理承受能力。而考虑患者处于生长发育期,若长期使用降钙素或者皮质类固醇,存在影响其生长发育可能。而局部病变刮除术,可在术中刮除病变组织,并继续保留患者剩余下颌骨,并在后续严密监测患者局部情况。综上所述,该患者的最终治疗方案为局部病变刮除术,并于腔隙内填塞碘仿纱条。考虑到刮除术术后存在的复发概率,患者需在术后第一个月每周进行一次检查并更换腔隙内碘仿纱条,预计在术后半年内每两周进行一次检查并更换碘仿纱条,半年后去除碘仿纱条,改为每月一次的复查。针对可能会出现的复发症状,严密监测患者颌骨内变化,定期拍摄CT、MRI或者骨扫描评估术后成骨状况。若出现局部病灶复发,大部分区域持续成骨情况,我科考虑二次刮除术去除复发病变组织并继续严密监测。但若出现大面积病灶复发症状,则选择手术截除病变累及颌骨,待患者成年且生长发育完成后选择自体骨移植修复颌骨缺损。
4. 结论
巨细胞修复性肉芽肿虽然存在较为广泛的临床表现和影像学表现,但其临床表现和影像学表现都缺乏特异性,在临床中很难通过临床检查和影像学检查确诊。正如本病例中所报告的,结合术前临床检查及影像学检查,诊断结果为造釉细胞瘤,所以GCRG的确诊是需要等待组织学检查结果,以避免误诊及错误的治疗方案。
声明
我科已告知患者所发表的相关文章内会隐去其个人信息,但会交代整个发病过程及治疗转归,患者表示知情同意并签署知情同意书。
参考文献
NOTES
*通讯作者。